Особенности пневмокониоза от воздействия цементной пыли
Обновлено: 17.05.2024
Пневмокониоз: симптомы, причины, лечение
При первых признаках пневмокониоза запишитесь на консультацию пульмонолога в клинику МЕДИКОМ. Современное оборудование и собственная лаборатория медицинского центра позволяют в максимально короткие сроки установить точный диагноз и назначить эффективное лечение. Наши высококвалифицированные специалисты имеют большой опыт терапии болезней дыхательных органов. Мы работаем по утвержденным стандартам ВОЗ.
Пневмокониоз — это группа профессиональных заболеваний легких (неизлечимых и необратимых), которые вызываются длительным поглощением производственной пыли, характеризуются диффузным фиброзом в легочных тканях.
Что такое пневмокониоз, должен знать каждый, кто работает с промышленной пылью. Хроническое легочное пылевое заболевание встречается у рабочих угольной промышленности, машиностроения, горнорудной промышленности. Пневмокониозы характеризуются необратимостью течения, со временем патология приводит к утрате трудоспособности и сокращению продолжительности жизни.
Пневмокониозы: классификация
По рентгенологической картине выделяются следующие разновидности пневмокониоза:
- Интерстициальный.
Наблюдается усиление и деформация легочного рисунка в виде неравномерных затемнений; этот вид заболевания диагностируется при воздействии со слабофиброгенной пылью с незначительным содержанием свободной двуокиси кремния. - Узелковый.
На рентгенограмме визуализируются мелкие округлые затемнения с очерченными контурами 1–10 мкм, патология развивается после контакта с высокофибриногенной пылью с повышенным содержанием диоксида кремния. - Узловой.
Отличается наличием крупных затемнений округлой или нестандартной формы в виде конгломератов с четкими или нечеткими контурами на фоне интерстициальных и узелковых затемнений.
По характеру течения выделяется несколько форм пневмокониоза:
- Быстропрогрессирующая.
Патология развивается через несколько лет после начала контакта с промышленной пылью. - Медленнопрогрессирующая.
Заболевание появляется через 10–15 лет после начала вредной работы. - Поздняя.
Болезнь возникает через некоторое время после прекращения вредной производственной деятельности. - Регрессирующая.
Эта форма диагностируется при металлокониозе, когда прекращается выведение рентгеноконтрастных пылевых частиц.
- первая — характеризуется появлением одышки, приступами сухого кашля с отделением скудной мокроты; выражением болевого синдрома во время движения в области грудной клетки и под лопатками;
- вторая — боли приобретают постоянный характер, нарастает слабость и повышается температура 37–37,9 градусов; наблюдается усиленное потоотделение, постепенно нарастает одышка и снижается вес;
- третья — постоянные кашлевые приступы, в состоянии покоя появляется одышка и недостаточность дыхания; наблюдается синюшность губ, изменяются формы пальцев и ногтевых пластин; на этой стадии формируется легочное сердце и увеличивается давление в артериях легких, развиваются бронхиальные свищи; дополнительно диагностируются системные заболевания (склеродермия и ревматоидный артрит).
Этиология
Главная причина пневмокониоза — длительное воздействие концентрации пылевых частиц минеральной (неорганической) и органической этиологии. Вдыхание мелкодисперсной пыли сочетается с вибрационным влиянием раздражающих и токсических веществ, а также нервно-эмоциональными нагрузками и неблагоприятным рабочим микроклиматом.
Глубина распространения пылевых частиц по органам дыхательной системы и степень ее эвакуации из легких зависит от дисперсности или размеров аэрозольных частичек. Мельчайшие частицы, параметры которых не превышают 2 мкм, попадают внутрь респираторного тракта, оседают на стенках альвеол, бронхиолах и дыхательных путях. Более крупные аэрозольные частицы свободно выводятся через бронхиальный аппарат.
По этиологическим признакам пневмокониозы проявляются в виде таких заболеваний:
- Силикоза.
Наиболее тяжелый патологический процесс, связанный с продолжительным воздействием пыли, которая содержит свободную двуокись кремния; диагностируется у рабочих, контактирующих с керамикой, рудой и огнеупорными материалами. - Силикатоза.
Патология провоцируется воздействием силикатной пыли с содержанием магния, алюминия, железа и др. элементов; к этой группе относятся асбестоз или асбестовый пневмокониоз, талькоз, каолиноз, цементный пневмокониоз; в группе риска рабочие, занятые добычей и производством силикатов; тальковый пневмокониоз отличается доброкачественным характером течения и малым прогрессированием. - Металлокониоза.
Заболевания связано с длительным воздействием металлической пыли и характеризуется накапливанием рентгеноконтрастной пыли с умеренным фиброзом легких (баритоз, сидероз). - Карбокониоза.
Патология развивается из-за негативного влияния углеродсодержащей пыли на органы дыхательной системы. - Пневмокониоза смешанной этиологии.
Пылевой пневмокониоз у электросварщиков, наждачников, шлифовальщиков, газорезчиков; антракосиликоз, силикосиликатоз, сидеросиликоз. - Пневмокониоза от органической пыли.
Бронхообструктивный синдром появляется из-за продолжительного вдыхания пыли льна, конопли или хлопка; по течению патология схожа по клинической симптоматике с бронхиальной астмой и аллергическим альвеолитом.
Патогенез пневмокониоза
Высокое загрязнение вдыхаемого воздуха в сочетании с низкоэффективным мукоцилиарным клиренсом способствует проникновению и оседанию частичек в альвеолах. Вследствие такого процесса частицы самостоятельно проникают в легочную интерстициальную ткань или поглощаются альвеолярными иммунными клетками (макрофагами). Поглощенные макрофагами частицы заключаются в везикулу (фагосому). Внутри клетки лизосомы сливаются с фагосомой, высвобождая свои гидролитические ферменты. Макрофагами выделяются цитокины, которые стимулируют воспаление, и накапливаются в интерстиции легких вокруг бронхиол и альвеол.
При пневмокониозах в легких наблюдаются узелковые, узловые или интерстициальные изменения. При узелковой разновидности фиброза появляются склеротические мелкие узелки, которые состоят из макрофаговой пыли и участков соединительного эпителия. При слиянии нескольких узелков формируются крупные узлы, занимающие значительную площадь легкого. При наличии фиброзных образований в незначительном количестве или отсутствии пучков диагностируется интерстициальный пневмокониоз. Патология сопровождается утолщением альвеол, развитием перибронхиального и периваскулярного бронхита.
Фиброзным изменениям в легких предшествует мелкоочаговая или распространенная легочная эмфизема с буллезным характером. Параллельно возникают патологические явления в бронхах (бронхиолит, эндобронхит).
В процессе формирования пневмокониозы проходят воспалительный дистрофический период с продуктивными склеротическими трансформациями. На рентгене патология выявляется в основном во второй фазе заболевания. В запущенной стадии хронического профессионального заболевания возможен летальный исход.

Клинические проявления: симптомы, признаки пневмокониоза
Симптомы пневмокониоза зависят от формы, стадии и характера развития заболевания. В начале болезненные ощущения проявляются с малой выраженностью, но в ходе заболевания клинические признаки постепенно усиливаются.
На начальной стадии появляются такие симптомы пневмокониоза, как одышка, сухой кашель с малым количеством мокроты и режущая и колющая боль в грудной клетке, распространяется в лопаточную область.
На последующих стадиях отмечаются:
- общая слабость и апатия;
- усиление потоотделения (гипергидроз);
- изменение фаланг на пальцах рук и ногтей;
- повышенная температура тела до 38 градусов;
- спонтанная потеря веса;
- посинение кожи губ;
- появление легочных шумов при аускультации легких;
- появление в спокойном состоянии мучительной одышки.
На запущенных стадиях возникают:
- деформирующий бронхит;
- гипертензия легких;
- патологическое увеличение правой сердечной стенки;
- ярко выраженная дыхательная недостаточность.
Осложнения пневмокониоза
Последствия пневмокониоза при несвоевременном лечении хронического заболевания дыхательной системы оборачиваются:
- Острой пневмонией
- Спонтанным пневмотораксом
- Бронхиальной астмой
- Декомпенсацией легочного сердца
- Утолщением плевры
- Диффузным интерстициальным фиброзом
- Обструктивным бронхитом
- Туберкулезом
- Раком легкого
- Ревматоидным артритом
- Диффузной или буллезной эмфиземой легких
- Сердечной и легочной недостаточностью
Диагностика пневмокониоза
Первоочередно врач-пульмонолог проводит дифференциальную диагностику при пневмокониозе со следующими заболеваниями, например:
- саркоидозом;
- склеродермией;
- диссеминированными формами рака;
- спонтанным пневмотораксом;
- хроническим бронхитом;
- атипичным пневмомикозом;
- диссеминированным туберкулезом легких;
- милиарным карциноматозом;
- идиопатическим фиброзирующим альвеолитом.
Для постановки диагноза «пневмокониоз» используют диагностические методы:
- аускультацию;
- рентгенографию органов грудной клетки;
- пикфлоуметрию;
- исследование мокроты;
- КТ;
- газоаналитическое исследование;
- МРТ;
- плетизмографию;
- пневмотахографию;
В запущенных стадиях необходимо применять пункцию лимфоузлов корня легкого, а также бронхоскопию с обязательной трансбронхиальной биопсией тканей.
Лечение пневмокониоза
При выявлении различных форм пневмокониоза необходимо исключить контакт с вредными сопутствующими факторами. Основная цель лечения — замедлить течение или прогрессию хронического процесса в легочных тканях.
Для усиления неспецифической реактивности организма больному первоочередно назначаются адаптогены: настойка эхинацеи, элеутерококка или китайского лимонника.
Для лечения пневмокониоза в комплексной терапии используются закаливающие и оздоровительные процедуры:
- ЛФК (дыхательную гимнастику);
- лечебный массаж;
- лечебный душ.
При неосложненном течении показаны физиотерапевтические сеансы:
- ультразвук;
- кислородная терапия (оксигенотерапия);
- электрофорез (с использованием новокаина и кальция на область грудной клетки);
- ингаляции с бронхолитиками и протеолитическими ферментами;
- общее облучение ультрафиолетом.
В сложных формах заболевания с антропрофилеративной и противовоспалительной целью на протяжении одного или двух месяцев применяются глюкокортикоиды. При возникновении сердечной и легочной недостаточности используются сердечные гликозиды, диуретики, бронхолитики и препараты-антикоагулянты.
Лечебно-профилактические мероприятия при пневмокониозах проводятся дважды в год в стационарных условиях или во время санаторно-курортного лечения.
Профилактика пневмокониоза: советы и рекомендации
Профилактические мероприятия для предупреждения пневмокониоза включают:
- снижение уровня запыленности на рабочем месте;
- использование индивидуальных средств защиты (спецодежды, респираторов и очков) при выполнении тяжелой и вредной работы;
- периодическое прохождение медицинских осмотров и флюорографии;
- вакцинация от пневмококка, гриппа, гемофильной палочки;
- своевременное выявление и лечение патологий дыхательной системы.
Кроме того, в совокупности с вышеописанными профилактическими мерами рекомендуется:
- отказаться от курения;
- ограничить потребление соли и сахара;
- улучшать состояние слизистой бронхиальной и легочной оболочки с помощью тепловлажных щелочных ингаляций (с применением минеральной воды или содового раствора);
- избегать контакта с инфекционными больными;
- соблюдать диету с преобладанием белковой и витаминной пищи.
Вопрос-Ответ
Какой пневмокониоз наблюдается у электросварщиков?
При электросварке и резке металлов в воздухе находится большое количество металлической пыли, газов, обладающих токсичными и раздражающими свойствами, и других тяжелых частиц. При работе в закрытом пространстве в легкие попадает значительное количество этой пыли, что приводит к смешанной форме пневмокониоза — сидеросиликозу. Пневмокониоз электросварщиков имеет относительно доброкачественное течение, которое отлично видно на рентгенографии.Сколько живут при силикозе?
Продолжительность жизни и ее качество зависит от тяжести заболевания. Силикоз имеет 3 стадии. Прогноз лечения силикоза зависит от характера заболевания. Эффективную помощь организму принесут физиотерапевтические процедуры, массаж и изоляция от дальнейшего воздействия силикатов.Что такое нефелиноз?
Заболевание вызванное систематическим вдыханием пыли нефелина называется «нефелиноз». Этой болезни подвержены рабочие стекольного, керамического, кожевенного, алюминиевого производств. Для профилактики стоит пользоваться защитными средствами дыхательных путей на рабочем месте и регулярно проходить профилактические осмотры сотрудников.Статья носит информационно-ознакомительный характер. Пожалуйста, помните: самолечение может вредить вашему здоровью.

Заведующая терапевтическим отделением на Оболони, врач-терапевт высшей категории, пульмонолог первой категории

Врач-пульмонолог, аллерголог высшей категории, кандидат медицинских наук
Какой врач лечит пневмокониоз?
Пройти эффективное лечение пневмокониоза в Киеве вы сможете в клинике МЕДИКОМ. Наши подразделения находятся на Оболони и Печерске. Записаться на консультацию к пульмонологу можно через оператора колл-центра, позвонив по указанному телефону на сайте нашей клиники. Обращайтесь к нам при первых симптомах пневмокониоза, чтобы избежать серьезных осложнений развития патологии.
Силикатозы
Силикатозы – группа профессиональных болезней дыхательной системы, развивающихся при систематическом вдыхании различных видов силикатной пыли. Патоморфологические изменения в легких при силикатозах включают хронический обструктивный бронхит, эмфизему и пневмосклероз, которые и обусловливают основной симптомокомплекс: одышку, кашель, дыхательную недостаточность. Силикатозы диагностируются с учетом профессионального анамнеза, рентгенологических изменений, данных спирометрии, анализа мокроты. Лечение основывается на использовании бронходилататоров, глюкокортикоидов, оксигенотерапии, физиотерапии, дыхательной гимнастики.
МКБ-10
J62 Пневмокониоз, вызванный пылью, содержащей кремнийОбщие сведения
Силикатозы – пневмокониозы, обусловленные ингаляциями минеральной пыли, содержащей соединения двуокиси кремния с различными металлами. Термин «силикатозы» объединяет в себе такие профессиональные заболевания, как асбестоз, талькоз, каолиноз, оливиноз, цементоз, нефелиноз, слюдяной и цементный пневмокониоз и др. На сегодняшний день силикатозы представляют самую многочисленную и распространенную группу профессиональных болезней легких, встречающихся у лиц, связанных с добычей, обработкой и использованием силикатов. Актуальность силикатозов для пульмонологии заключается еще и в том, что на фоне пылевого поражения дыхательных путей могут незаметно прогрессировать такие опасные заболевания, как бронхиальная астма, туберкулез, рак легких, мезотелиома плевры и др.
Причины силикатозов
Силикаты представляют собой соли кремниевой кислоты, содержащие двуокись кремния (SiО2), связанную с другими химическими элементами (алюминием, магнием, железом, кальцием и др.). В природе силикаты широко представлены в виде полевого шпата, глины, слюды, кварца, нефелина, оливина и других минералов. В свою очередь, силикатные материалы находят масштабное применение в промышленности, строительстве, технике, народном хозяйстве. Поэтому закономерно, что силикатозы являются профессиональными заболеваниями работников, занятых в горнодобывающем, строительном, авиационном, судостроительном, машиностроительном и других производствах.
Основной причиной развития силикатозов служит систематическое вдыхание силикатной пыли (асбестовой, цементной, кварцевой, тальковой, слюдяной, нефелиновой и др. видов). Как правило, силикатозы проявляются спустя 15–20 лет от начала пылевого контакта. В организме силикаты расщепляются с высвобождением кремниевой кислоты, действие которой и обусловливает развитие легочного фиброза. Однако поскольку силикаты содержат менее 10% SiO2, фиброзные изменения прогрессируют медленнее, чем при силикозе. В большинстве случаев силикатозы развиваются только при очень длительном контакте с пылью, характеризуются относительно легким и доброкачественным течением, практически не прогрессируют после прекращения вредного воздействия. Исключение в этом ряду составляет асбестоз, отличающийся агрессивным течением.
Риск развития той или иной формы силикатоза зависит не только от стажа и интенсивности вдыхания силикатной пыли, но также от индивидуальных факторов: уровня иммунитета, наличия фоновых заболеваний (бронхита), вредных привычек (курения).
Классификация
В зависимости от состава силикатной пыли встречаются следующие виды силикатозов:
- Асбестоз – обусловлен вдыханием асбестсодержащей пыли (силиката магния, кальция, железа, натрия). Обычно поражает работников асбестодобывающих и асбестоперерабатывающих производств.
- Талькоз – развивается в результате вдыхания тальковой пыли, представляющей собой магнезиальный силикат. Встречается у работников, занятых в производстве керамических, резиновых, лакокрасочных, парфюмерных изделий.
- Каолиноз – возникает при ингалировании глиняной пыли, содержащей каолинит. Может возникать у гончаров, фарфорщиков, рабочих кирпично-керамических производств.
- Нефелиноз – вызывается воздействием нефелиновой пыли - алюмосиликата калия и натрия. Нефелиновым пневмокониозом заболевают рабочие стекольного, керамического, кожевенного, алюминиевого производств.
- Оливиноз – связан с вдыханием оливиновой пыли, основу которой составляет ортосиликат магния и железа. Встречается, главным образом, у работников керамической промышленности и литейных цехов.
- Цементоз – возникает при воздействии на дыхательные пути и легкие цементной пыли. Поражает лиц, связанных с процессом производства цемента, строителей.
- Слюдяной пневмокониоз – обусловлен ингаляциями слюдяной пыли при контакте с мусковитом, флогонитом, биотитом; встречается редко.
Симптомы силикатозов
Среди других силикатозов наиболее тяжелым течением и быстрым прогрессированием отличается асбестоз. Ранними признаками асбестового пневмокониоза служат катаральные явления (першение, кашель), сопровождающиеся болью в груди и одышкой. В дальнейшем формируется обструктивный бронхит или бронхиолит, легочное сердце. Типично появление асбестовых бородавок на коже конечностей. При прогрессировании асбестоза нарастает анорексия, похудание. Может развиваться серозный или геморрагический плеврит. На фоне данного вида силикатоза часто возникает пневмония, бронхиальная астма, бронхоэктатическая болезнь. Асбестоз является благоприятным фоном для возникновения туберкулеза (асбестотуберкулез), рака легких и мезотелиомы плевры.
Для талькоза типично позднее и медленное развитие клинико-рентгенологических изменений. Среди симптомов преобладают одышка при физическом напряжении, периодические боли в грудной клетке, сухой кашель, похудание. Фиброзные изменения могут носить очаговый или диффузный характер. Более тяжелое течение имеет силикатоз, вызванный вдыханием косметической пудры: в это случае быстро нарастает сердечно-легочная недостаточность. В случае присоединения туберкулеза легких возникает талькотуберкулез с хроническим течением.
Клинику каолиноза составляют явления субатрофического ринита и фарингита, обструктивного бронхита. Рентгеноморфологическая картина соответствует эмфиземе и интерстициально-очажковому пневмофиброзу. В некоторых случаях может осложняться туберкулезом.
Патоморфологическую основу нефелиноза составляет хронический обструктивный бронхит, легочная эмфизема и пневмофиброз. Больных беспокоит одышка при нагрузке, боли в груди, кашель с вязкой мокротой, сердцебиение, утомляемость и слабость. Течение данной формы силикатоза относительно доброкачественное.
Оливиноз, или силикатоз, обусловленный воздействием оливиновой пыли, проявляется одышкой, кашлем, болью в груди. Сопровождается симптомокомплексом ринофарингита, хронического бронхита, нарушением функции внешнего дыхания. На рентгенографии легких обнаруживается диффузный сетчатый фиброз, базальная эмфизема. Клинические признаки силикатоза часто появляются раньше рентгенологических изменений. Течение компенсированное, при прекращении контакта с оливиновой пылью рентгеноморфологические изменения могут регрессировать.
При вдыхании цементной пыли в первую очередь страдают верхние дыхательные пути. Появляется першение в горле, сухость носоглотки, на слизистых образуются легко кровоточащие корочки, причиняющие боль. Легочные проявления цементоза включают кашель, приступы удушья, боли в груди, обусловленные интерстициальным фиброзом. Кожа становится сухой, на ней появляются трудно заживающие трещины. Поражение органа зрения характеризуется гиперемией конъюнктивы, слезотечением, со временем может развиться нарушение зрения.
Слюдяной пневмокониоз протекает относительно доброкачественно. У больных данной формой силикатоза выявляется катаральный бронхит с десквамацией эпителия, бронхоэктазы, умеренная эмфизема легких, интерстициальный пневмофиброз. Отложения слюдяной пыли обнаруживаются в легочной ткани, лимфоузлах. Функция дыхания снижена незначительно. Слюдяной пневмокониоз обычно не склонен к прогрессированию и осложнениям.
Диагностика
Критериями диагностики силикатозов служат подтвержденная профессиональная вредность, типичные рентгенологические изменения и клиническая картина, нарушения ФВД. Больные направляются на консультацию к пульмонологу и профпатологу, при необходимости – к фтизиатру.
При выставлении диагноза и определении вида силикатоза учитывается стаж работы в условиях повышенного пылеобразования и условия труда. При аускультации выслушивается жесткое или ослабленное дыхание, сухие хрипы, иногда, на отдельных участках - влажные хрипы. При рентгенологическом обследовании в большинстве случаев выявляется сетчато-тяжистый фиброз, утолщение междолевой плевры. Определенную информацию о степени выраженности дыхательной недостаточности может дать спирометрия, анализ газового состава крови. При отдельных формах силикатоза в мокроте могут выявляться «асбестовые тельца», «слюдяные тельца», «талькозные тельца», что позволяет подтвердить этиологический диагноз.
Лечение силикатозов
Лечение силикатозов осуществляется консервативными методами. Рекомендуется усиленное белками и витаминами питание. С целью торможения фиброзных процессов применяется поливиниллиридин-М-оксид, гормональные препараты. Для уменьшения бронхиальной обструкции назначают бронхолитики, ингаляции с протеолитическими ферментами, дыхательную гимнастику, массаж грудной клетки. Широко используются физиотерапевтические процедуры (ультразвук, электрофорез с гиалуронидазой, кальцием и новокаином и др.), оксигенотерапия. При возникновении осложнений (бронхита, бронхиальной астмы, БЭБ, эмфиземы, пневмонии, туберкулеза) показано их соответствующее лечение. Вне обострения силикатоза рекомендовано лечение в профилакториях и санаториях в местной полосе и на Южном побережье Крыма.
Прогноз и профилактика
Регресс легочных изменений возможет лишь при отдельных формах силикатоза. В большинстве случаев заболевание протекает по прогрессирующему типу. При тяжелых формах пневмокониозов трудоспособность полностью утрачивается, а при отдельных видах может наступить смерть от сердечно-легочной недостаточности и онкологических заболеваний.
С целью предупреждения силикатозов необходимо обеспечение герметизации производственных процессов, максимальной механизации операций, адекватной вентиляции помещений. Индивидуальные меры защиты предусматривают ношение спецодежды, перчаток, респираторов, защитных очков. Работники, контактирующие с силикатной пылью, должны проходить регулярные медицинские обследования и отстраняться от работы при выявлении первых признаков силикатоза.
Пневмокониоз
Пневмокониозы – ряд хронических заболеваний легких, возникающих вследствие длительного вдыхания производственной пыли и характеризующихся развитием диффузного фиброза легочной ткани. Течение пневмокониоза сопровождается сухим кашлем, прогрессирующей одышкой, болями в груди, развитием деформирующего бронхита, нарастанием дыхательной недостаточности. При диагностике пневмокониоза учитывается наличие и вид профессиональных вредностей, физикальные данные, результаты спирометрии, рентгенологического обследования, КОС и газового состава крови. Лечение пневмокониоза включает исключение контакта с вредными соединениями, применение бронхолитических и отхаркивающих средств, кортикостероидов, проведение физиопроцедур, кислородных ингаляций, гипербарической оксигенации.
МКБ-10
J60 J61 J62 J63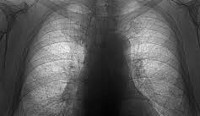
Общие сведения
К пневмокониозам в пульмонологии относят различные хронические профессиональные болезни легких, возникающие вследствие вдыхания вредной производственной пыли и приводящие к выраженному развитию соединительной ткани – диффузному первичному фиброзу. В структуре профессиональных заболеваний пневмокониозы занимают одно из ведущих мест. Пневмокониозы чаще всего обнаруживаются у рабочих угольной, асбестовой, машиностроительной, стекольной и других видов промышленности, подвергающихся воздействию вредной производственной пыли в течение 5-15 и более лет.

Причины и классификация пневмокониозов
Факторами, определяющими развитие пневмокониоза, являются состав, длительная экспозиция и высокие концентрации вдыхаемой пыли неорганического (минерального) или органического происхождения.
В зависимости от химического состава пыли различают следующие группы профессиональных заболеваний легких:
- силикоз – пневмокониоз, развивающийся при воздействии пыли, содержащей диоксид кремния (SiO2);
- силикатозы – группа пневмокониозов, развивающихся на фоне вдыхания силикатов - соединений кремниевой кислоты с металлами (асбестоз, калиноз, талькоз, нефелиноз и др.);
- металлокониозы – пневмокониозы, обусловленные воздействием металлической пыли (алюминия – алюминоз; бария – бариноз; бериллия – бериллиоз; железа – сидероз и пр.);
- карбокониозы – пневмокониозы, вызываемые вдыханием углеродсодержащей пыли (антракоз, сажевый пневмокониоз, графитоз);
- пневмокониозы, связанные с воздействием смешанной пыли (сидеросиликоз, антракосиликоз, пневмокониоз газорезчиков и электросварщиков);
- пневмокониозы, развивающиеся при длительном вдыхании пыли органического происхождения (льна, хлопка, шерсти, сахарного тростника и т. д.). Данная группа пневмокониозов по течению чаще напоминает аллергический альвеолит или бронхиальную астму; при этом развитие диффузного пневмофиброза отмечается не во всех случаях. Поэтому заболевания, вызванные воздействием органической пыли, лишь условно относят к группе пневмокониозов.
Глубина проникновения пыли в воздухоносные пути и интенсивность ее элиминации зависят от величины (дисперсности) аэрозольных частиц. Наиболее активной фракцией являются высокодисперсные частицы с размером 1-2 мкм. Они проникают глубоко и преимущественно оседают на стенках терминальных бронхиол, респираторных ходов и альвеол. Частицы более крупного размера задерживаются и удаляются мукоцилиарным аппаратом бронхов; более мелкие фракции элиминируются с выдыхаемым воздухом или по лимфатическим путям.
Патогенез пневмокониозов
Высокая загрязненность вдыхаемого воздуха в совокупности с недостаточной эффективностью мукоцилиарного клиренса обуславливает проникновение и оседание аэрозольных частиц в альвеолах. Оттуда они могут самостоятельно проникать в интерстициальную ткань легких либо поглощаться альвеолярными макрофагами. Поглощенные частицы зачастую обладают цитотоксическим действием на макрофаги, вызывая процесс перекисного окисления липидов. Высвобождающиеся при этом лизохондриальные и лизосомальные ферменты стимулируют пролиферацию фибробластов и формирование в легочной ткани коллагена. В патогенезе пневмокониозов доказано участие иммунопатологических механизмов.
Фиброзные изменения в легочной ткани при пневмокониозах могут носить узелковый, интерстициальный и узловой характер. Узелковый фиброз характеризуется появлением мелких склеротических узелков, состоящих из нагруженных пылью макрофагов и пучков соединительной ткани. При отсутствии фиброзных узелков или их небольшом количестве диагностируется интерстициальная форма пневмокониоза, которая сопровождается утолщением альвеолярных перегородок, периваскулярным и перибронхиальным фиброзом. Слияние отдельных узелков может давать начало крупным узлам, занимающим значительную часть ткани легкого, вплоть до целой доли.
Фиброзному процессу в легких сопутствует мелкоочаговая или распространенная эмфизема, подчас приобретающая буллезный характер. Параллельно с изменениями в легочной ткани при пневмокониозах развиваются патологические процессы в слизистой оболочке бронхов по типу эндобронхита и бронхиолита.
В своем развитии пневмокониозы проходят период воспалительно-дистрофических и продуктивно-склеротических изменений. Большинство пневмокониозов, как правило, рентгенологически выявляются только во втором периоде.
Симптомы пневмокониозов
Течение пневмокониоза может быть медленно прогрессирующим, быстро прогрессирующим, поздним, регрессирующим. Медленно прогрессирующая форма пневмокониоза развивается спустя 10-15 лет от начала контакта с производственной пылью. Проявления быстро прогрессирующей формы манифестируют через 3-5 лет после начала контакта с пылью и нарастают в течение 2-3 ближайших лет. При позднем пневмокониозе симптомы обычно появляются лишь через несколько лет после прекращения контакта с пылевым агентом. О регрессирующей форме пневмокониоза говорят в том случае, если частицы пыли частично выводятся из дыхательных путей после прекращения воздействия вредного фактора, что сопровождается регрессом рентгенологических изменений в легких.
Различные виды пневмокониозов имеют сходную клиническую симптоматику. В начальных стадиях предъявляются жалобы на одышку, кашель со скудным количеством мокроты, колющие боли в грудной клетке, подлопаточной и межлопаточной области. Первоначально боли носят нерегулярный характер, усиливаясь при кашле и глубоком вдохе; позднее боли становятся постоянными, давящими.
Прогрессирование пневмокониоза сопровождается нарастанием слабости, субфебрилитета, потливости; снижением массы тела, появлением одышки в покое, цианозом губ, деформацией концевых фаланг пальцев рук и ногтей («барабанные палочки» и «часовые стекла»). При осложнениях или далеко зашедшем процессе появляются признаки дыхательной недостаточности, развивается легочная гипертензия и легочное сердце.
Значительная часть пневмокониозов (антракоз, асбестоз и др.) осложняется хроническим бронхитом (необструктивным, обструктивным, астматическим). К течению силикоза нередко присоединяется туберкулез; возможно развитие силикотуберкулеза, который отягощается эрозией легочных сосудов, легочным кровотечением и формированием бронхиальных свищей.
Частыми осложнениями пневмокониозов являются бронхоэктазы, бронхиальная астма, эмфизема легких, спонтанный пневмоторакс, ревматоидный артрит, склеродермия и другие коллагенозы. При силикозе и асбестозе возможно развитие альвеолярного или бронхогенного рака легких, мезотелиомы плевры.
Диагностика пневмокониозов
При распознавании пневмокониозов крайне важен учет профессионального маршрута пациента и наличие контактов с производственной пылью. При массовых обследованиях групп профессионального риска роль первичной диагностики пневмокониозов выполняет крупнокадровая флюорография. При этом выявляется характерное усиление и деформация легочного рисунка, наличие мелкоочаговых теней.
Углубленное обследование (рентгенография легких, компьютерная томография, МРТ легких) позволяет уточнить характер пневмокониоза (интерстициальный, узелковый и узловой) и стадию изменений. При прогрессировании пневмокониоза увеличивается площадь поражения, размеры и количество теней, выявляются участки массивного фиброза, компенсаторная эмфизема, утолщение и деформация плевры и т. д. Оценка кровотока и вентиляции в различных участках легочной ткани проводится с помощью зональной реопульмонографии и сцинтиграфии легких.
Комплекс исследований функции внешнего дыхания (спирометрия, пикфлоуметрия, плетизмография, пневмотахография, газоаналитическое исследование) позволяет разграничить рестриктивные и обструктивные нарушения. Микроскопическое исследование мокроты при пневмокониозе обнаруживает ее слизистый или слизисто-гнойный характер, примеси пыли и макрофагов, нагруженных частичками пыли. В трудных для диагностики случаях прибегают к проведению бронхоскопии с трансбронхиальной биопсией легочной ткани, пункции лимфоузлов корня легкого.
Лечение пневмокониозов
При выявлении любой формы пневмокониоза требуется прекращение контакта с вредным этиологическим фактором. Целью лечения пневмокониоза является замедление или предотвращение прогрессирования заболевания, коррекция симптомов и сопутствующей патологии, предупреждение осложнений.
Важное значение при пневмокониозе придается питанию, которое должно быть богатым витаминами и белками. Для повышения неспецифической реактивности организма целесообразен прием различных адаптогенов (настойки элеутерококка, китайского лимонника). Широко используются оздоровительные и закаливающие процедуры: ЛФК, массаж, лечебные души (душ Шарко, циркулярный душ). При неосложненных формах пневмокониоза назначается ультразвук или электрофорез с кальцием и новокаином на область грудной клетки, ингаляции протеолитических ферментов и бронхолитиков, оксигенотерапия (ингаляции кислорода, гипербарическая оксигенация). Горнорабочим показано проведение общего ультрафиолетового облучения, повышающего и устойчивость организма к бронхолегочным заболеваниям. Лечебно-профилактические курсы при пневмокониозе рекомендуется проводить два раза в год в условиях стационара или санатория-профилактория.
Пациентам с осложненным течением пневмокониоза с противовоспалительной и антипролиферативной целью требуется назначение глюкокортикоидов в течение 1-2 месяцев под туберкулостатической защитой. При развитии сердечно-легочной недостаточности показано применение бронхолитиков, сердечных гликозидов, диуретиков, антикоагулянтов.
Прогноз и профилактика пневмокониозов
Прогноз пневмокониоза определяется его формой, стадией и осложнениями. Наиболее неблагоприятно течение силикоза, бериллиоза, асбестоза, поскольку они могут прогрессировать даже после прекращения контакта с вредной пылью.
В основе профилактики пневмокониозов лежит комплекс мер по улучшению условий труда, соблюдению требований безопасности производства, совершенствованию технологических процессов. Для предупреждения пневмокониозов необходимо использование индивидуальных (противопылевых респираторов, защитных очков, противопылевой одежды) и коллективных средств защиты (местной приточно-вытяжной вентиляции, проветривания и увлажнения производственных помещений).
Лица, контактирующие с вредными производственными факторами, подлежат предварительным и периодическим медицинским осмотрам в установленном порядке. Устройство на работу, связанную с контактом с производственной пылью, противопоказано лицам с аллергическими заболеваниями, хроническими заболеваниями бронхолегочной системы, искривлением носовой перегородки, хроническими дерматозами, врожденными аномалиями сердца и органов дыхания.
Пневмокониоз

Диагностические критерии
Жалобы и анамнез: В анамнезе присутствует указание на длительную профессиональную деятельность, связанную с воздействием пыли в концентрациях, превышающих ПДК. Учитываются данные о перенесенных ранее заболеваниях, что должно быть отражено в выписке из амбулаторной карты, в которой приводятся также данные о ПМО.
Специфические проявления заболевания отсутствуют. В начальных стадиях пациенты жалобы могут не предъявлять. Возможны жалобы на боли в груди, одышку и кашель. Боли колющие, непостоянные, усиливаются при глубоком дыхании, кашле, охлаждении, локализуются преимущественно в межлопаточной и подлопаточной областях. Одышка вначале возникает лишь при значительном физическом напряжении, затем - при небольшой нагрузке и даже в покое. Развитие и прогрессирование дыхательной недостаточности определяются не столько стадией силикоза, сколько его осложнениями и их выраженностью. Кашель обычно сухой или со скудной вязкой мокротой. В дальнейшем, при присоединении инфекционного процесса, кашель может становиться более выраженным, а мокрота - более обильной и приобретает гнойный характер.
Физикальное обследование:
В начальных стадиях заболевания изменений может не быть. При развитии эмфиземы легких перкуторный звук имеет коробочный оттенок, нижние границы легких опущены, подвижность нижнего легочного края уменьшена, при аускультации легких может отмечаться удлинение выдоха и жесткий характер везикулярного дыхания или ослабление, при развитии хронического бронхита сухие свистящие хрипы во время обычного дыхания или форсированном выдохе. Тоны сердца нормальной звучности, приглушены, возможно тахикардия, акцент II тона над легочной артерии.
Образование фиброзных полей проявляется изменением стетоакустической симптоматики: участки коробочного перкуторного звука чередуются с участками его укорочения, над массивными очагами фиброза дыхание приобретает бронхиальный оттенок, жесткое дыхание соседствует с ослабленным («мозаичность» физикальной картины).
У части больных можно констатировать деформацию концевых фаланг пальцев рук и закругленность ногтей подобно «барабанным палочкам» и «часовым стеклам».
Инструментальные исследования:
· рентгенологическое исследование органов грудной клетки – выявление интерстициальные, узелковые, или узловые формы пневмокониотического процесса;
· спирография – умеренные или выраженные вентиляционные нарушения по смешанному типу (ЖЕЛ, ОФВ1, индекс Тиффно), умеренное или значительное нарушение бронхиальной проходимости, умеренное или выраженное нарушение равномерности вентиляции легких, среднее и парциальное время транзита умеренно или значительно выражено, проба с бронхолитическими препаратами отрицательная или выявляется умеренно выраженный бронхоспазм;
· электрокардиография – возможно гипертрофия правого желудочка, правого предсердия, неполная блокада правой ножки пучка Гиса, синусовая тахикардия;
· доплер-эхокардиография – гипертрофия и/или дилатация правого желудочка, повышение среднего давления в легочной артерии при допплерэхокардиографическом исследовании;
· КТ легких высокого разрешения – для выявления ранних признаков интерстициальных или узелковых изменений в легочной ткани, неклассическая рентгеновская картина пневмокониозов, наличие дополнительных патологических изменений, видоизменяющих картину пневмокониоза (кисты, буллы, врожденные пороки), появление солидных образований на фоне кониотческого фиброза подозрение на присоединение туберкулезного процесса, дифференциальная диагностика с другими, сходными по клинико-лабораторным данным заболеваниями легких, оценка степени увеличения внутригрудных лимфатических узлов, диагностика патологических изменений плевры.
Диагностический алгоритм для первичных пациентов (на уровне ПМСП):

Диагностика (стационар)
ДИАГНОСТИКА НА СТАЦИОНАРНОМ УРОВНЕ
Диагностические критерии: см. амбулаторный уровень, дополнительные лабораторные исследования по показаниям, а также:
· бодиплетизмография - выявляет наличие обструктивной патологии, эмфиземы легких.
Диагностический алгоритм для первичных больных:


Перечень основных диагностических мероприятий:
· общий анализ мокроты;
· общий анализ крови (6 параметров);
· определение С-реактивного белка;
· сиаловая проба;
· ЭКГ;
· УЗИ сердца и сосудов (доплер-эхокардиография);
· рентгенография обзорная органов;
· исследование функции внешнего дыхания;
· коагулограмма 1 (протромбиновое время, фибриноген, тромбиновое время, АЧТВ).
Перечень дополнительных диагностических мероприятий:
· газовый состав крови;
· определение билирубина;
· определение АЛТ;
· определение АСТ;
· тимоловая проба;
· определение общего белка;
· определение белковых фракций;
· анализ чувствительности микробов к антибиотикам;
· определение бета-липопротеидов;
· определение триглицеридов;
· определение холестерина;
· определение креатинина;
· бодиплетизмография;
· КТ высокого разрешения органов грудной клетки.
Читайте также:

