Необходимо ли заземление если ваш экг аппарат работает от аккумулятора
Обновлено: 28.04.2024
Как спроектировать заземление для аппарата МРТ?
Технологическое заземление или как его еще называют «функциональное», «рабочее», предназначено не для электробезопасности, а для правильной работы электроустановки. Значение сопротивления такого заземления определяется производителем оборудования и указывается в паспорте или правилах технической эксплуатации к оборудованию. Такое оборудование, как правило, имеет точные электронные системы, для работы которых необходимо устранять любые помехи. Это может быть как станок на каком-нибудь производстве, так и медицинское оборудование, такое как МРТ, УЗИ или криокапсулы. Сопротивление функционального заземляющего устройства может быть от 0,1 до 2 Ом.
В наш технический центр поступила просьба помочь рассчитать технологическое заземление сопротивлением не более 1 Ом для аппатара МРТ в одной из больниц Московской области. Сложность заключалась в том, что площадь под установку заземления очень ограничена. Предлагаем вашему вниманию решение данной задачи.
Исходные данные:
- удельное сопротивление грунта - 150 Ом*м;
- доступная площадь под установку - 6х8 м.
Для достижения низкого сопротивления на малой площади мы применили электролитическое заземление.
Комплекс мероприятий по обеспечению необходимых требований к системе молниезащиты представлен следующими решениями:
- установка 5-и комплектов электролитического заземления ZZ-100-102МВ. Расстояние между электродами не менее 3 метров, до фундамента объекта - не менее 4 метров;
- дополнительно закладывается 10 метров полосы и 1 зажим для соединения для подвода проводника к оборудованию.
Расчет сопротивления заземляющего устройства:

Итоговое расчетное сопротивление заземляющего устройства составило 0,987 Ом, что меньше требуемого значения 1 Ом.
Расположение оборудования показано на рисунке ниже.

Схема расположения элементов заземляющего устройства
Перечень необходимых материалов приведен в таблице.
| № п/п | Рис. | Артикул | Изделие | Количество, шт. |
| 1 |  | ZZ-100-102МВ | ZANDZ Комплект электролитического заземления (вертикальный; 3 метра) | 5 |
| 2 |  | ZZ-005-064 | ZANDZ Зажим для подключения проводника (до 40 мм) | 6 |
| 3 |  | GL-11075-20 | GALMAR Полоса омеднённая (30*4 мм / S 120 мм²; бухта 20 метров) | 1 |
| 4 |  | GL-11075-10 | GALMAR Полоса омеднённая (30*4 мм / S 120 мм²; бухта 10 метров) | 1 |
| 5 |  | ZZ-007-030 | ZANDZ Лента гидроизоляционная | 2 |
Возник вопрос при проектировании заземления или молниезащиты? Обратитесь к сотрудникам технического центра за консультацией! Получайте больше информации в социальных сетях:
Необходимо ли заземление если ваш экг аппарат работает от аккумулятора
2. Интервал PQ характеризует:
3. Зубец QRS характеризует:
4. Для записи отведения VI активный электрод располагают:
5. При записи ЭКГ со скоростью 50 мм в секунду 1 мм на бумажной ленте соответствует времени:
6. Для записи отведения V3 активный электрод располагают:
7. Для записи отведения V4 активный электрод располагают:
8. Для записи отведения V5 активный электрод располагают:
9. Для записи отведения V6 активный электрод располагают:
10. Необходимо ли заземление, если Ваш ЭКГ-аппарат работает от аккумулятора?
11. Нужно ли отключать ЭКГ-аппарат от сети при замене бумаги?
12. Симптомы характерные для типичного приступа стенокардии:
13. Показание для экстренной госпитализации являются:
14. Впервые возникшая стенокардия напряжения диагностируется при длительности заболевания:
15. Эффект Бета-блокаторов при приступе стенокардии обусловлен:
16. Основным диагностическим критерием типичного острого инфаркта миокарда является:
17. Для абдоминальной формы инфаркта миокарда характерны:
18. При остром инфаркте миокарда чаще всего развивается:
19. Желудочковые экстрасистолы у больного с острым инфарктом миокарда могут осложниться:
20. При остром инфаркте миокарда для лечения жизнеопасных аритмий применяется:
21. При умеренном повышении АД у больного с острым инфарктом миокарда на высоте болевого синдрома показано:
22. При неосложненном остром инфаркте миокарда с подъёмом сегментаST, необходимо:
23. Основным ЭКГ -признаком некроза сердечной мышцы является
24. Признаком острейшей стадии инфаркта миокарда является:
25. Препаратом выбора для купирования приступа наджелудочковой тахикардии с ЧСС более 180 в минуту является:
26. Клиническим проявлением внезапно развившейся полной атривентрикулярной блокады является:
27. Первоочередным мероприятием у больного с полной атривентрикулярной блокады в разгар приступа является:
28. Препаратом выбора для купирования пароксизмальной желудочковой тахикардии является:
29. Сочетать бета-блокаторы и антогонисты ионов кальция при парентеральном введении препаратов:
30. Нормотопным водителем ритма является:
31. Ранними экстрасистолиями называются экстрасистолы:
32. Для желудочковой экстрасистолы характерны следующие признаки:
33. ЭКГ-признаки предсердной экстрасистолы:
34. Острая левожелудочковая недостаточность может быть осложнением:
35. Эффект нитроглицерина при приступе стенокардии обусловлен
36. Применение сердечных гликозидов в комплексе лечения острой левожелудочковой недостаточности показано:
37. Применение лазикса в комплексе лечения острой левожелудочковой недостаточности показано:
38. Применение преднизолона в комплексном лечении острой левожелудочковой недостаточности основано на:
39. Противопоказанием для применения морфина у больных с отеком легких является:
40. Оптимальное положение для больного с отеком легких:
41. При тромбоэмболии легочной артерии развивается:
42. Критериями транспортабельности больных с отеком легких
43. Для раннего периода тромбоэмболии легочной артерии характерны:
44. Больной с тромбоэмболией легочной артерии транспортируется:
45. Ведущим симптомом бронхиальной астмы является:
46. В первую очередь дифференциальный диагноз при тромбоэмболии легочной артерии нужно проводить:
47. Абсолютным признаком развившегося астматического состояния является:
48. При астматическом статусе необходимо:
49. Концентрация кислорода во вдыхаемой смеси у больного с астматическим статусом должна быть:
РосМедИнфо - большая медицинская энциклопедия.

Медицинскую энциклопедию — наши медицинские редакторы описывают симптомы, диагностику, современные методы лечения самых разных заболеваний по авторитетным медицинским источникам.
Миссия «РосМедИнфо» — донести до пользователей наиболее полную информацию о медицине, болезнях и современном лечении в простом и понятном виде, но при этом основываясь на принципах доказательной медицины и достоверных, проверенных источниках, которые доступны научному сообществу. Это просветительский ресурс, который призван дать максимально полно и понятно пациенту представление о его заболевании, помочь предотвратить болезнь или подобрать наиболее эффективные подходы к лечению.
ЭКГ: техника безопасности и правила проведения
При проведении ЭКГ в кабинете необходимо соблюдать определенные правила, в том числе и технику безопасности.
Принцип методики
Электрокардиограф регистрирует колебания потенциалов, возникающие при возбуждении мышцы сердца. Повреждения миокарда (например, рубцовые ткани) обязательно отражаются на кардиограмме, что дает возможность своевременно выявить серьезные патологии, в том числе и те, которые угрожают жизни. Некоторые недомогания, которые не имеют характерных симптомов, можно определить только с помощью ЭКГ. Именно по этому специалисту удастся начать лечение как можно раньше и не допустить осложнений.

Правила проведения
Прежде всего, в кабинете пациент должен раздеться до пояса. Его голени освобождаются от одежды. Больной ложится на спину и вытягивает руки вдоль тела. Во время процедуры нужно расслабиться и находиться в спокойном состоянии. В этом случае результаты диагностики будут достоверными.
Медсестра объясняет пациенту, что ЭКГ – это полностью безопасное исследование, которое не приносит неприятных ощущений. Далее на внутреннюю часть голеней и предплечий накладываются электроды пластинчатого типа (четыре штуки). На грудную клетку прикрепляется груши в виде присоски.

Кожные покровы в местах прикрепления деталей предварительно обрабатываются спиртом. Если ЭКГ делается пациенту со значительной волосистостью кожных покровов, кожа смачивается водой с мылом. Электроды покрываются пастой, которая проводит ток. Иногда используется специальный гель. К каждой детали присоединяется провод соответствующего цвета. На правой руке находится провод красного цвета, на левой – желтого, на левой нижней конечности – зеленого, на правой – черного.
После регистрации ЭКГ делается запись о дате исследования и данных пациента.
Нормы безопасности
Управление аппаратом ЭКГ осуществляется в соответствии с техникой безопасности. В целях безопасности в кабинете запрещено употреблять спиртные напитки, принимать пищу и курить. Не допускается хранение в этом месте вещей личного пользования.
К работе допускаются только совершеннолетние лица, прошедшие подготовку и инструктаж. У специалиста должен быть допуск к управлению электрокардиографом.

Исследование проводится в помещении, специально оборудованном для этих целей. Помещение разделяется перегородками (за каждой перегородкой находится один пациент). Поблизости не могут находиться физиотерапевтические кабинеты, электромоторы и другие источники, создающие помехи электрического типа. Температурный режим комнаты – около 22 градусов.
В кабинете находится электропитание стационарного типа, водоснабжение, канализационная система, вентиляция приточно-вытяжного характера, источники освещения (как естественного, так и искусственного).
За перегородкой находится кушетка для пациента, стол с устройством для проведения ЭКГ. Расстояние между кушеткой и электрическими проводами составляет не менее двух метров. Кушетку нужно экранировать. Специалист кладет на нее одеяло с заземленной сеткой из металла.
Все оборудование проходит регулярный технический контроль, один раз в полгода. Корпус оборудования обязательно соединяется с системой заземления. Отопительные трубы необходимо защитить щитами из дерева, чтобы исключить случайное прикосновение. Аппарат не следует подвергать резким ударам и другим воздействиям механического характера.

Медицинский персонал работает в специальных халатах и сменной обуви. Возле оборудования находится инструкция по использованию.
Категорически запрещено:
- использовать неисправное оборудование и устройства без заземления;
- открывать кожух оборудования, которое находится под напряжением;
- оставлять работающий аппарат без наблюдения;
- менять бумагу при работающем устройстве;
- одновременно дотрагиваться до техники и до пациента;
- пациенту с электродами прикасаться к включенному устройству.
Показания к использованию электрокардиографа
ЭКГ проводится в следующих случаях:
- подозрения на заболевания сердечно-сосудистого характера (особенно при лишнем весе, курении и повышенном уровне холестерина);
- обследование скринингового характера при назначении курса лечения любой патологии;
- обследование планового характера детей на первом месяце жизни;
- ишемическая болезнь сердца, сердечные патологии воспалительного характера;
- ухудшение здоровья при недомоганиях сердечно-сосудистой системы.
Подобное устройство может определить следующее:
- частота сокращений сердца и ритм;
- нарушения ритма и проводимости (различного рода аритмии);
- источник возникновения тахиаритмии;
- причины поражения мышцы сердца;
- определение уровня выраженности ишемии мышцы сердца;
- выявление миокардита;
- контроль лечения пациентов, страдающих сердечной недостаточностью.
Есть ли противопоказания
Если медицинский персонал будет соблюдать все требования и четко следовать инструкции, никакого вреда процедура не принесет. Это безопасная и безболезненная методика исследования. Манипуляцию можно проводить в любом возрасте, в том числе маленьким детям и беременным женщинам. Противопоказания распространяются только на проведение проб нагрузочного характера (например, лекарственных). В этом случае медицинская сестра должна знать противопоказания к конкретной ситуации.
Список вопросов базы знаний
При записи ЭКГ со скоростью 50 мм в секунду 1 мм на бумажной ленте соответствует времени:
?) 0,1 секунда
?) 0,05 секунды
?) 0,2 секунды
?) 0,02 секунды
Вопрос id:204628
Для записи отведения V3 активный электрод располагают:
?) В IV межреберье по правому краю грудины
?) Между II и IV позициями
?) В V межреберье по левой среднеключичной линии
Вопрос id:204629
Для записи отведения V4 активный электрод располагают:
?) В V межреберье у левого края грудины
?) В V межреберье по среднеключичной линии
?) В IV межреберье по среднеключичной линии
Вопрос id:204630
Для записи отведения V5 активный электрод располагают:
?) По среднеподмышечной линии на уровне V4
?) По переднеподмышечной линии на уровне V4
?) По заднеподмышечной линии на уровне V4
Вопрос id:204631
Для записи отведения V6 активный электрод располагают:
?) По среднеподмышечной линии на уровне V4
?) По заднеподмышечной линии на уровне V4
?) По переднеподмышечной линии на уровне V4
Вопрос id:204632
Необходимо ли заземление, если Ваш ЭКГ-аппарат работает от аккумулятора?
Вопрос id:204633
Нужно ли отключать ЭКГ-аппарат от сети при замене бумаги?
Вопрос id:204634
Симптомы характерные для типичного приступа стенокардии:
?) Сжимающий или жгучий характер боли
?) Эффект от приема нитроглицерина
?) Иррадиация боли
?) Загрудинная локализация боли
?) Продолжительность боли в течение 3-4 секунды
Вопрос id:204635
Впервые возникшая стенокардия напряжения диагностируется при длительности заболевания:
?) Не более 1 месяца
?) Не более 1 недели
?) Не более 3-х месяцев
Вопрос id:204636
Показание для экстренной госпитализации являются:
?) Стенокардия напряжения впервые возникшая
?) Стенокардия напряжения стабильная
?) Стенокардия принца-Металла
?) Стенокардия напряжения прогрессирующая
Вопрос id:204637
Эффект Бета-блокаторов при приступе стенокардии обусловлен:
?) Урежением сердечного ритма и снижением минутного объема кровообращения
?) Расширением коронарных сосудов
?) Расширением периферических сосудов и снижением сердечного выброса
Вопрос id:204638
Основным диагностическим критерием типичного острого инфаркта миокарда является:
?) Нарушение ритма сердца
?) Холодный пот
?) Артериальная гипотония
?) Артериальная гипертензия
?) Загрудинная боль продолжительностью более 20 минут
Вопрос id:204639
Для абдоминальной формы инфаркта миокарда характерны:
?) Боли за грудиной, иррадиирующие в плечо и эпигастральную область
?) Острые боли в животе, «доскообразное» напряжение мышц живота, положительные симптомы раздражения брюшины.
?) Острые боли в животе, часто с тошнотой, иногда с рвотой, резкая слабость
Вопрос id:204640
При остром инфаркте миокарда чаще всего развивается:
?) Синусовая брадикардия
?) Фибрилляция желудочков
?) Мерцательная аритмия
?) Желудочковая экстрасистолия
Вопрос id:204641
Желудочковые экстрасистолы у больного с острым инфарктом миокарда могут осложниться:
?) Фибрилляцией желудочков
?) Полной атриовентрикулярной блокадой
?) Асистолией
?) Фибрилляцией предсердий
Вопрос id:204642
При остром инфаркте миокарда для профилактики жизнеопасных аритмий применяется:
?) Изоптин 40 мг в/м
?) Новокаинамид 10% 2,0 в/м
?) Лидокаин 2% 4,0 в/в
?) Лидокаин 10% 2,0 в/м
Вопрос id:204643
При умеренном повышении АД у больного с острым инфарктом миокарда на высоте болевого синдрома показано:
?) Клофелин в/в
?) Дибазол в/в
?) Обезболивание
?) Дибазол в/м
?) Папаверин в/м
Вопрос id:204644
При неосложненном остром инфаркте миокарда необходимо:
?) Нитроглицерин, кислород, вызов кардиологической бригады
?) Нитроглицерин, нейролептаналгезия, закисно-кислородный наркоз, лидокаин в/м, вызов кардиологической бригады или при ее отсутствии транспортировка на носилках
?) Нитроглицерин, в/в анальгин 50 % 2,0, ингаляция кислорода, вызов кардиологической бригады или транспортировка
ЭЛЕКТРОКАРДИОГРАФИЯ (справочник фельдшера)
Электрокардиограмма — запись электрических колебаний (изменения разности потенциалов), возникающих в результате работы сердца. По ЭКГ можно косвенно судить об анатомическом расположении сердца и о состоянии миокарда (возбудимости, проводимости, гипертрофии, очагах некроза).
Устройство электрокардиографа. Для записи ЭКГ машины скорой помощи оснащаются одноканальными электрокардиографами с сетевым (220 в) или автономным аккумуляторным питанием. Электрокардиограф состоит из датчиков-электродов, усилителя и записывающего устройства. Запись производится на специальную бумажную ленту, напоминающую миллиметровку. Электроды прикрепляются на конечности больного и на грудную клетку. На одноканальном кардиографе поочередно включаются разные пары электродов (или группы), таким образом регистрируются различные отведения. По ним судят о локализации процесса (например, зоне некроза) в миокарде.
Во время сокращений сердца на ленте записываются различные зубцы, повторяющиеся комбинации которых называются комплексами. Они важны для оценки частоты сердечных сокращений, ритма и проводимости. Электрокардиограф имеет три степени усиления. Стандартное усиление, при котором обычно записывают ЭКГ, — это когда электрический импульс от сердца напряжением 1 милливольт (мВ) записывается на ленте в виде зубца высотой 10 мм. Реже используются другие степени усиления, когда 1 мВ равен 5 или 20 мм. Этот режим устанавливается специальным переключателем . Электрокардиограф позволяет записывать ЭКГ со стандартной скоростью движения ленты 50 мм/сек или вдвое меньшей — 25 мм/сек.
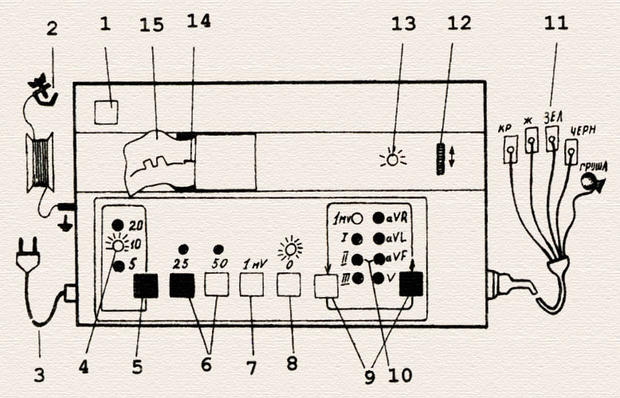
Устройство электрокардиографа на примере ЭК1Т-03М2: 1 — включение питания; 2 — провод заземления с зажимом; 3 — шнур питания; 4 — индикаторы установки милливольта; 5 — переключатель установки милливольта; 6 — кнопки включения и выключения движения ленты для скорости 25 и 50 мм; 7 — кнопка записи милливольта; 8 — кнопка успокоителя пера; 9 — переключатели отведений; 10 — индикаторы включения отведений; 11 — электроды; 12 — регулятор положения пера; 13 — индикатор включения сети; 14 — перо; 15 — бумажная лента.
Методика регистрации ЭКГ. Положение больного во время регистрациию Больного кладут горизонтально на спину, оголяют запястья, голени и грудь. Если у больного выраженная одышка и ему нельзя ложиться, ЭКГ записывают в положении сидя.
Заземление аппарата. Если аппарат имеет питание от сети 220В, его обязательно заземляют. Для этого один конец специального заземляющего провода подключают к гнезду заземления, а другой подсоединяют к водопроводному крану или неокрашенному участку батареи центрального отопления. Следует помнить, что краска электричество не проводит. В частном доме, где нет водопровода, следует намотать заземляющий провод на лом, металлический штырь или длинный кухонный нож, воткнутый в землю во дворе. Землю вокруг следует обильно полить водой, лучше раствором соли. Все контакты должны быть плотными. Аппараты с аккумуляторным питанием заземления не требуют.
Наложение электродов на конечности. Красный — правая рука, желтый — левая рука, зеленый — левая нога, черный — правая нога. На передней панели кардиографа обычно имеется схема подключения электродов. Кожу над электродами предварительно можно обезжирить спиртом, затем смазать специальной токопроводящей пастой или подложить под электроды марлевые прокладки, смоченные водой или 5–10%-м р-ром хлорида натрия. Электроды прикрепляются резиновыми лентами или специальными зажимами на внутренние поверхности голеней и предплечий (где меньше выражен волосяной покров), в нижней их трети. В случае отсутствия у больного конечности электрод накладывается на культю. Расстояние от него до сердца не имеет принципиального значения, т. к. скорость проведения электрического импульса очень велика, а вот направление к оси сердца очень важно.
Наложение грудного электрода. Накладывается грудной электрод (обычно это груша-присоска). В случае работы на одноканальном аппарате запись грудных отведений осуществляется поочередно после записи 6 отведений от конечностей. Чаще всего записывают 6 грудных отведений. Точки установки электрода:
V1 — четвертое межреберье по правому краю грудины
V 2 — четвертое межреберье по левому краю грудины;
V 3 — на середине линии, соединяющей отведения V 2 и V 2 ;
V 4 — пятое межреберье по левой срединно-ключичной линии;
V 5 — на том же горизонтальном уровне, что и V 4 , по левой передней подмышечной линии;
V 6 — по левой средней подмышечной линии на том же горизонтальном уровне, что и V 4 и V 5 .
При выраженной волосистости кожи мест наложения электродов следует намочить мыльным раствором. Если это не помогает, можно попросить больного слегка прижать электрод к коже, прикасаясь пальцами только к резиновой груше. Делать это может только сам больной, от руки другого человека будут сильные помехи.
Включение питания аппарата. Сетевой электрический шнур не должен перекрещиваться с проводами электродов, т. к. это может вызвать помехи.
Запись контрольного милливольта. Для этого переключателем следует установить высоту мВ равной 10 мм (загорится соответствующий светодиод), проверить, чтобы переключатель отведений был установлен в положение 1мВ (горит соответствующий светодиод в блоке 10), выключить успокоитель пера (нажать кнопку 8, световод 0 погаснет). Если перо установлено у нижнего или верхнего краев ленты, установить его в среднее положение регулятором 12.
Включить движение ленты со скоростью 50 мм/сек и сразу же 3–4 раза быстро нажать на кнопку 7 1мВ, после чего движение ленты остановить. На ленте запишутся несколько прямоугольных зубцов высотой 10 мм, при расшифровке ЭКГ их и называют милливольтом. Это масштаб записи, он важен для дальнейших измерений и для сравнения электрокардиограмм, записанных на разных аппаратах, между собой.
Последовательная запись отведений с I по aVF. Производят последовательную запись отведений с I по аVF. Для этого переключают аппарат в режим записи I отведения (нажать кн. 9, загорится соответствующий светодиод), успокоитель пера при этом включится (загорится светодиод 0) и через секунду выключится. Если этого не произошло, его следует отключить (нажатием кн. 8). Затем включить движение ленты (кн. 6), записать 4–5 комплексов и ленту остановить. Переключить аппарат в режим записи II отведения и всю процедуру повторить. После записи III отведения следует попросить больного сделать глубокий вдох, задержать дыхание, и в таком положении записать III отведение еще раз. Затем записать усиленные отведения aVR, aVL и aVF.
При аритмии у больного в отведениях I–III записывают по 8–10 комплексов. При необходимости длительной регистрации ЭКГ ее записывают со скоростью 25 мм/сек, обычно после стандартной записи во всех отведениях.
Запись грудных отведений. Для этого переключателем отведений устанавливают положение V; включает успокоитель пера, грудной электрод ставят на грудь больного в точку записи отведения V 1 , выключают успокоитель, записывают на скорости 50 мм/сек 4–5 комплексов, включают успокоитель, переставляют электрод в точку V 2 и всю процедуру повторяют до записи отведения V 6 .
Запись контрольного милливольта. Вновь записывают контрольный милливольт, ленту пропускают немного вперед и отрывают. Милливольт при этом должен быть в конце записи, а не остаться на катушке бумаги в кардиографе (очень частая ошибка), иначе его запись теряет всякий смысл.
Выключение питания. Выключают питание, снимают электроды.
Снятие электродов, оформление ленты ЭКГ. Ленту ЭКГ следует подписать. В начале указывают Ф.И.О. больного, возраст, дату и время записи. Каждое отведение подписывают. Если вы плохо ориентируетесь на готовой кардиограмме какое отведение как выглядит, их следует подписывать в процессе записи. При записи ЭКГ с нестандартной скоростью или нестандартным мВ, это следует обязательно отметить.
Кратко повторим порядок записи ЭКГ: подготовить больного, заземлить аппарат;
наложить электроды; включить питание; записать контрольный милливольт; записать последовательно 12 отведений по 4-5 комплексов; записать контрольный милливольт; обесточить аппарат, снять электроды; подписать кардиограмму.

Любая ЭКГ состоит из нескольких зубцов, интервалов и сегментов, отражающих процесс распространения волны возбуждения по сердцу. Зубец Р соответствует сокращениям правого и левого предсердий. Интервал Р–Q(R) измеряется от начала зубца Р до начала комплекса QRS (зубца Q или R). Он отражает продолжительность проведения импульса возбуждения по предсердиям, атрио-вентрикулярному-узлу, пучку Гиса до желудочков.
Комплекс QRST соответствует систоле желудочков. Волна возбуждения распространяется по желудочкам в разных направлениях в разные моменты времени, при этом на ЭКГ формируются зубцы Q, R и S. Зубцы Q и S отражают начало и конец распространения возбуждения по межжелудочковой перегородке, а зубец R — по миокарду левого и правого желудочков. Но поскольку левый желудочек является более мощным отделом сердца, можно упрощенно считать, что зубец R отражает в основном систолу левого желудочка. В зависимости от проекции векторов распространения волны возбуждения на оси различных электрокардиографических отведений зубцы Q, R и S в разных отведениях могут иметь различную амплитуду, некоторые зубцы могут отсутствовать совсем.
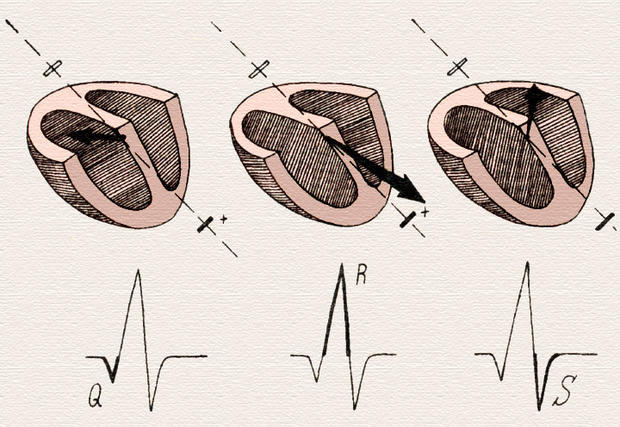
Формирование зубцов Q, R и S на электрокардиограмме.
Сегмент (R)S-Т — отрезок от конца комплекса QRS, т. е. от конца зубца S, а если его нет, то от конца зубца R до начала зубца Т. Он соответствует периоду полного охвата возбуждением обоих желудочков. Разность потенциалов на поверхности миокарда при этом очень мала, поэтому в норме на ЭКГ сегмент (R)S-Т расположен на изолинии.
Зубец Т отражает процесс реполяризации миокарда желудочков. Иногда позади зубца Т записывается небольшой зубец U. Его происхождение не совсем ясно, он не имеет большого диагностического значения, но его не следует путать с зубцом Р. Сегмент Т-Р от конца зубца Т до начала зубца Р соответствует электрической диастоле сердца. В разных отведениях форма, амплитуда и соотношения зубцов различны. Зубцы, направленные вверх от изолинии, называются положительными, а вниз от нее — отрицательными.
Электрокардиографические отведения. Изменения разности потенциалов на поверхности тела, возникающие во время работы сердца, записываются с помощью различных отведений. Электроды, установленные в выбранных точках на теле человека, подключаются к гальванометру электрокардиографа: один из электродов — к положительному полюсу гальванометра (этот электрод называют активным), другой — к отрицательному.

Электрическая ось сердца (средний результирующий вектор комплекса QRS). Стандартные отведения от конечностей.
Если постараться определить средний вектор распространения волны возбуждения по желудочкам, состоящий из векторов, формирующих зубцы Q, R и S, то упрощенно можно считать, что в норме волна возбуждения распространяется по желудочкам влево и вниз под углом 30–70° C к горизонтали. Это примерно соответствует ориентации анатомической оси сердца. Можно считать, что положительный полюс электрической оси сердца обращен к верхушке, а отрицательный — к основанию сердца.
Электрическая ось сердца (средний результирующий вектор комплекса QRS). Усиленные отведения от конечностей.
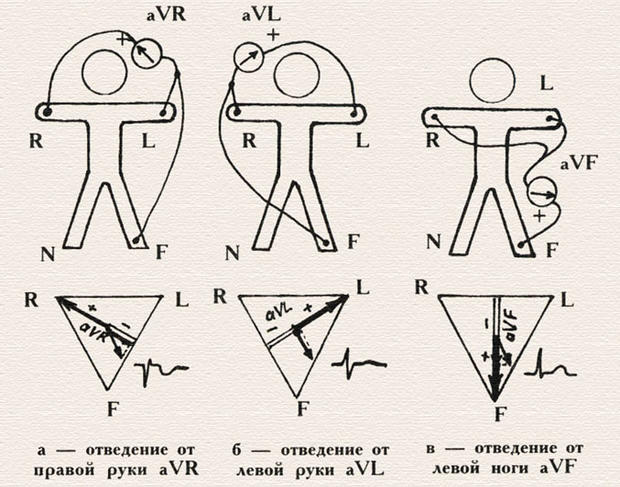
Электрические оси I, II и III стандартных отведений расположены по-разному по отношению к электрической оси сердца, поэтому на электрокардиограмме одно и то же сокращение желудочков в разных отведениях будет записано с разной амплитудой. Высота зубцов будет наибольшей в том отведении, ось которого более всего совпадает с электрической осью сердца (ЭОС). Усиленные отведения aVR, aVL и aVF регистрируют разность потенциалов между одной из конечностей, на которой установлен положительный (активный) электрод данного отведения, и средним потенциалом двух других конечностей. Для этого их электроды подключаются вместе к отрицательному полюсу гальванометра. На схемах видно, что ось отведения aVR направлена снизу-вверх-направо, т. е. противоположно направлению ЭОС, поэтому большинство зубцов на кардиограмме будут иметь отрицательную амплитуду, а ось отведения aVL направлена почти перпендикулярно ЭОС, поэтому сумма всех зубцов комплекса QRS (сокращения желудочков) будет близка к нулю.
Если вы не сразу поняли изложенный материал, прочитайте этот раздел еще раз, внимательно рассмотрите схемы, представьте в груди сердце, по которому распространяется волна возбуждения сверху-вниз-налево, представьте электроды на ногах и руках и оси отведений (Кстати, раскинуты руки в стороны, или опущены вниз, или подняты никакого значения не имеет). Понимание принципов формирования ЭКГ в различных отведениях очень важно для расшифровки ЭКГ. Электрокардиографические отведения I, II, III, aVR, aVL и aVF позволяют сделать как бы срез сердца во фронтальной плоскости, определить положение ЭОС. Черный электрод на правой ноге во всех случаях используется как нейтральный. Грудной электрод отключен, поэтому его неисправность не влияет на запись ЭКГ в 6 отведениях от конечностей .
При записи ЭКГ в грудных отведениях все электроды на конечностях объединяются и подключаются к отрицательному полюсу гальванометра, а грудной электрод-груша — к положительному полюсу (он становится активным). Получается срез сердца в горизонтальной плоскости. Необходимо запомнить два важных момента. Первый: направление ЭОС более всего совпадает с направлением электрической оси отведения V4, следовательно в нем амплитуда зубцов желудочкового комплекса QRS будет наибольшей. Второй: схема включения электродов при записи грудных отведений очень напоминает схему при записи усиленных отведений от конечностей. В обоих случаях к положительному полюсу подключается активный электрод, а к отрицательному — все остальные электроды вместе. Это позволяет выйти из положения в случае неисправности грудного электрода. Для этого грушу с грудного электрода переставляют на зеленый электрод, который снимают с левой ноги. Грудной электрод оставляют свободно лежать, переключатель отведений на электрокардиографе устанавливают в положение aVF, ставят грушу с зеленым электродом в точки V1–V6 и последовательно записывают все 6 грудных отведений. Электрокардиограмма при этом практически не отличается от записанной обычным способом.

Формирование электрокардиограммы в грудных отведениях.
Возможные помехи, записываемые на ЭКГ. Кроме зубцов P, Q, R, S, T и иногда U на ЭКГ могут записываться различные помехи, т. е. электрические колебания, исходящие не из работающего сердца, а из других источников.
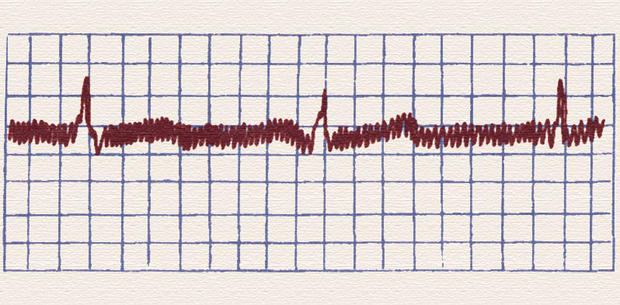
Сетевая наводка в виде правильных пилообразных колебаний.
Сетевая наводка в виде правильных пилообразных колебаний с частотой 50 Гц. Способы устранения: проверить надежность заземления и плотность всех контактов на электродах, устранить перекрещивание электрического шнура и кабеля электродов; попросить выключить и выдернуть из розеток все электроприборы, которые могут создать помехи, в первую очередь холодильники, пылесосы, лампы дневного света и др., содержащие электродвигатели, дроссели и электронные блоки управления; переключить ЭКГ-аппарат в другую розетку (в другой комнате); можно попробовать переложить больного на другую кровать. Если эта помеха появляется при регистрации только некоторых отведений, неисправен провод одного или нескольких из них. Возможны также неполадки в самом аппарате, но с этим вы ничего поделать не сможете.
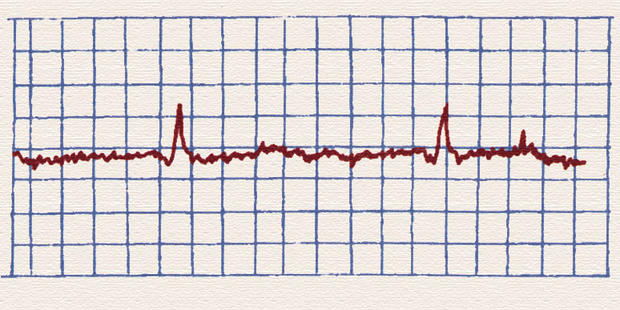
Мышечный тремор (неправильные частые мелкие колебания различной частоты и амплитуды) возникает при ознобе, мышечной дрожи у больного из-за мелких сокращений скелетных мышц. Способы устранения: попросить больного расслабиться, не держать конечности на весу, положить их на опору; согреть больного; дать успокоительное.
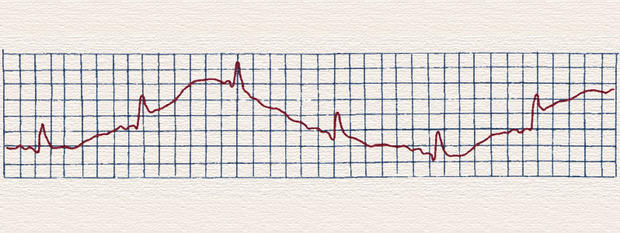
Дрейф изолинии в результате плохого контакта электрода с кожей.
Дрейф изолинии возникает в результате плохого контакта электродов с кожей.
Методика расшифровки ЭКГ. Методика расшифровки ЭКГ сводится к: оценке ритмичности сердечных сокращений; подсчету частоты сердечных сокращений; определению источника возбуждения; оценке функции проводимости, определению положения электрической оси сердца; анализу зубцов, комплексов и сегментов.
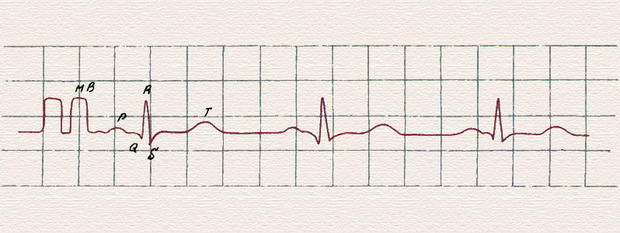
Основные зубцы на электрокардиограмме.
Ритичность сердечных сокращений. Сердечные сокращения являются ритмичными, если интервалы R-RR (расстояния между вершинами зубцов R соседних комплексов) равны на всем протяжении записываемого отведения или отличаются не более чем на ±10%. В норме интервалы R-RR должны быть равны интервалам Р-Р. Это означает, что предсердия и желудочки сокращаются последовательно и с одинаковой частотой. В остальных случаях диагностируется аритмия.
Подсчет сердечных сокращений. Для подсчета числа сердечных сокращений (ЧСС) можно было бы записать ЭКГ в течение 1 минуты, сосчитать количество комплексов QRS (или зубцов R) и таким образом выяснить ЧСС в минуту. Но за минуту при скорости движения ленты 50 мм/сек запишется ЭКГ длиной в 3 метра. Поэтому поступают по-другому. Понятно, что чем быстрее бьется сердце, тем больше зубцов R запишется на отрезке ленты длиной 3 метра, следовательно, тем меньше будет расстояние между ними. Вот по продолжительности интервала R–R и судят о ЧСС. Чем расстояние R–R больше, тем ЧСС меньше и наоборот.
ЧСС = 60/R–R, где 60— число секунд в минуте, R–R — длительность интервала в секундах. При записи ЭКГ со скоростью 50 мм/сек 1 мм на ленте соответствует отрезку времени 0,02 сек, 5 мм = 0,1 сек, 10 мм = 0,2 сек. В примере, приведенном нами, расстояние R–R составляет 49 мм. Умножаем 49 на 0,02, получаем 0,98. Теперь 60 делим на 0,98, получаем 61,2. Это и есть ЧСС.
Такие подсчеты требуют времени и сосредоточенности, в условиях работы скорой помощи это не очень удобно, поэтому на практике поступают по-другому. Чем считать миллиметры, а затем переводить их в секунды, проще оценить интервал R–R в больших клетках, которые равны 5 мм. Назовем их условно полусантиметрами. Сразу видно, что полусантиметров в интервале R–R десять (Одним миллиметром можно пренебречь). 5 мм=0,1 сек., следовательно, в 1 минуте запишется 600 полусантиметров. Изменим формулу.
ЧСС = 600/R–R, где R–R выражен в полусантиметрах. 600:10=60 ударов в минуту. Если R–R равен 6 полусантиметрам, то ЧСС=100; если R–R = 7,5, то ЧСС = 600:7,5=80. У здорового человека ЧСС в покое составляет от 60 до 90 в минуту. Учащение ЧСС называют тахикардией, а урежение — брадикардией. При аритмиях определяют минимальное и максимальное ЧСС или (что чаще) среднее арифметическое значение 3–5 интервалов R-R и определяют ЧСС по нему.
Оценка источника возбуждения. Сердце сокращается автоматически под воздействием электрических импульсов, которые вырабатываются в особых участках проводящей системы миокарда. В норме работой сердца управляет СА-узел (сино-атриальный) с ЧСС, которая изменяется в широких пределах под воздействием стрессов, физической нагрузки и т. п., но не бывает менее 60 ударов в минуту СА. Узел расположен в правом предсердии и в норме подавляет импульсы, вырабатываемые другими источниками (синусовый ритм).
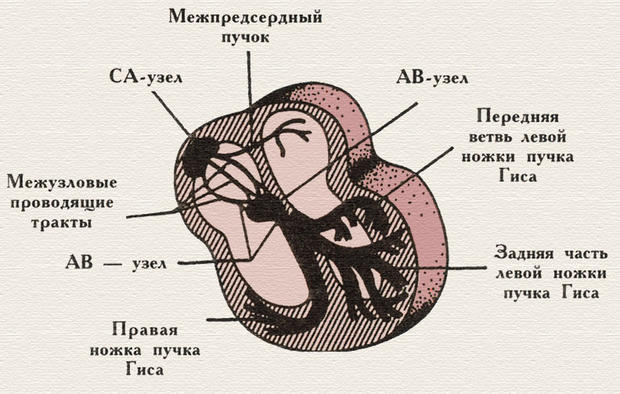
Проводящая система сердца.
Если СА-узел по какой-либо причине перестает работать, или проведение импульсов от него к нижележащим отделам блокируется, работой сердца начинает управлять атрио-вентрикулярный-узел с частотой 40–60 в минуту. Если же и он выходит из строя, источником возбуждения становится проводящая система желудочков (пучок Гиса), возникает желудочковый (или идиовентрикулярный) ритм с ЧСС менее 40 в минуту. В норме волна возбуждения распространяется по предсердиям примерно в таком же направлении, как и по желудочкам — сверху-вниз-налево, поэтому предсердный зубец Р будет положительным в тех же отведениях, где и суммарная амплитуда комплекса QRS. В норме зубец Р всегда предшествует комплексу QRS и находится от него на постоянном расстоянии. В пределах одного отведения все зубцы Р должны быть одинаковы по форме. Это же относится и к комплексам QRS, и к зубцам Т.
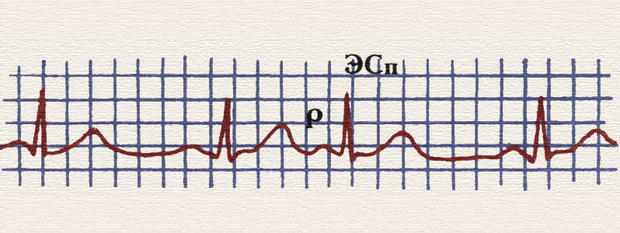
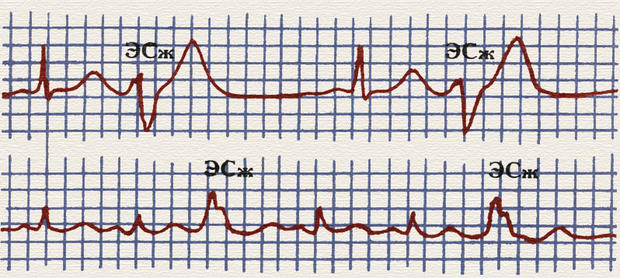
Иногда встречаются внеочередные сокращения сердца, которые называются экстрасистолами (ЭС). Для предсердной ЭС характерно преждевременное, внеочередное появление зубца Р и следующего за ним нормального неизмененного комплекса QRST (похожего по форме на нормальные соседние комплексы). После предсердной ЭС следует так называемая неполная компенсаторная пауза, т. е. интервал между двумя нормальными комплексами QRS (между которыми возникла ЭС) меньше, чем 2 (R-R). Желудочковые ЭС значительно отличаются по форме от соседних комплексов, им не предшествует зубец Р, компенсаторная пауза после них полная, т. е. расстояние между двумя ближайшими нормальными комплексами равно 2 (R–R). Различных нарушений ритма и проводимости очень много.
Определение положения электрической оси сердца. Электрическая ось сердца — это проекция среднего результирующего вектора QRS на фронтальную плоскость. Для определения ее положения следует проанализировать ЭКГ в нескольких отведениях от конечностей. По треугольнику Эйнтховена с электрическими осями шести отведений от конечностей необходимо найти алгебраическую сумму амплитуд зубцов желудочкового комплекса QRS в любых двух отведениях и нанести их на оси отведений. Найденное число откладываем на треугольнике Эйнтховена на положительную часть оси I отведения. Для удобства и более точных измерений будем удваивать все найденные значения, хотя это не обязательно. Если бы у нас получилась отрицательная величина, ее следовало бы отложить влево от средней точки оси, а не вправо, как в примере.
Для определения положения ЭОС можно использовать любые два, три или все шесть отведений от конечностей. Все полученные перпендикуляры должны сойтись в одной точке А. Но иногда найти одну точку не удается, вместо нее получается многоугольник. Это происходит в том случае, если сердце (или его электрическая ось) повернуто верхушкой вперед или назад, т. е. не находится строго во фронтальной плоскости. В этом случае говорят о неопределенном положении ЭОС. Поэтому для контроля правильности нахождения точки А не мешает подсчитать сумму зубцов QRS в трех любых отведениях. Но можно поступить по-другому. Следует запомнить, что если сердце не развернуто верхушкой вперед или назад, что бывает не так уж часто, никогда не будут фиксироваться зубцы Q и S одновременно в отведениях I, II и III. Обязательно в каком-нибудь из них не будет Q, а в другом не будет S. Если же зубец Q есть в отведениях I, II и III одновременно, значит сердце развернуто верхушкой вперед. Если же во всех трех отведениях присутствует зубец S, значит сердце повернуто верхушкой назад. В обоих случаях определить положение ЭОС во фронтальной плоскости невозможно, т. к. она в ней не находится.
Описанный графический метод определения угла альфа очень точен, хотя и несколько громоздок. Тем не менее первое время необходимо пользоваться именно им, иначе возможны грубые ошибки в определении положения ЭОС. При некотором навыке можно сразу определить примерное положение ЭОС визуальным методом, не прибегая к рассчетам. Для этого надо найти отведение, в котором сумма зубцов QRS больше, чем в остальных. Положение ЭОС совпадает больше всего с осью этого отведения, т. е. почти параллельно ему. Это отведение II. Комплекс QRS, в котором сумма зубцов равна нулю, записывается в том отведении, ось которого расположена перпендикулярно ЭОС. Запомнить положение электрических осей отведений не так сложно, достаточно представить треугольник Эйнтховена .
Анализ зубцов, комплексов и сегментов. Прежде всего следует проверить, равен ли милливольт 10 мм, т. к. это может быть важным для оценки и сравнения данной ЭКГ с другими.
В норме зубец Q ни в одном отведении не должен составлять больше 1/4 от зубца R (кроме aVR).
Сегмент S-T должен располагаться на изолинии, отклонение его вверх или вниз более чем на 0,5 мм может свидетельствовать о патологии. В отведениях V1-V3 допустим подъем до 2 мм.
Зубец Р может быть отрицательным в отведениях III, aVL и V1, в отведении aVR он всегда отрицательный, в остальных должен быть положительным.
Зубец Т должен быть положительным во всех отведениях, кроме aVR, где он отрицательный. В отведениях III, aVL и V1 он может быть положительным, отрицательным или двухфазным.
Высота зубца R нарастает от V 1 к V 4 , затем снижается до V 6 , причем достаточно плавно. Не должно быть резких перепадов высоты зубца R между соседними грудными отведениями.
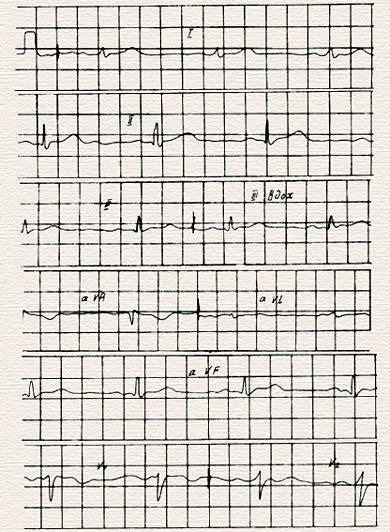
Правильно записанная нормальная электрокардиограмма.
Несоблюдение любого из этих условий (кроме фазности зубца Р) может свидетельствовать о наличии грубой коронарной патологии, например, об инфаркте миокарда. Большое значение в этом случае имеет сравнение вновь снятой ЭКГ со старыми. Если эти (или другие) изменения возникли впервые, особенно в ближайшие дни или часы, требуется обязательная неотложная консультация врача-специалиста и неотложная помощь. Если те же изменения отмечались на ЭКГ 3–4 месяца назад и ранее, можно думать о хроническом процессе, рубцах после перенесенного инфаркта, хотя при наличии соответствующих жалоб консультация специалиста все равно необходима. Удлинение интервала Р-Q более 0,2 сек. свидетельствует о нарушении (замедлении) проводимости от предсердий к желудочкам, а неправильной формы, широкие, с несколькими зубцами R или зазубринами на них комплексы QRS говорят о нарушении внутрижелудочковой проводимости. Параметры нормальной ЭКГ при скорости записи 50 мм/сек и I мВ=10 мм.
Заземление и молниезащита для поликлиники

В запросах на расчеты заземления и молниезащиты, которые получают наши технические специалисты, встречаются случаи и организации систем заземления и молниезащиты для медицинских учреждений: больниц и поликлиник. Помимо "стандартного" контура заземления для всей электросети здания, почти всегда заказчики просят рассчитать отдельное заземляющее устройство для конкретного оборудования (томограф, рентгеновский аппарат, кардиограф и пр.).
Поэтому мы решили рассказать и о расчетах заземления и молниезащиты для медицинских учреждений на реальном примере.
Как нельзя кстати, недавно наши технические специалисты получили такой запрос по определению комплекса мер для защиты и работы оборудования поликлиники в городе Москве.
Задача:
выполнить систему молниезащиты (шаг 6х6 м) и заземляющее устройство (ЗУ), обеспечивающее сопротивление 4 Ом;
выполнить отдельное заземляющее устройство с сопротивлением в 2 Ом для рентгеновского аппарата.
Тип грунта – суглинок (100 Ом*м), доступная площадь под установку независимого ЗУ – 15х15 м.
Решение строится на следующих мероприятиях:
Организация молниеприемной сетки при помощи стальной омедненной проволоки D=8 мм.
Устройство токоотводов с применением омедненной проволоки D=8 мм. См. рисунок ниже.
Монтаж первого (4 Ом) заземляющего устройства, состоящего из восьми вертикальных электродов длиной 3 м, объединенных горизонтальным электродом (омедненная проволока D=10 мм). Расстояние от электрода до стен здания не менее 1 м, заглубление 0,5 – 0,7 метра.

Второе заземляющее устройство (2 Ом) выполнено в виде заземляющей сетки (омедненная проволока D=10 мм), состоящей из четырех ячеек с шагом 7х7 м каждая. В местах пересечения горизонтального проводника устанавливаются вертикальные электроды длиной 6 м. Заглубление 0,5 – 0,7 м. Расстояние от здания не менее 10 м. В месте пересечения двух заземляющих устройств необходимо изолировать горизонтальный проводник (ЗУ не более 2 Ом) для устранения возможных наводок. См. рисунок ниже.
Читайте также:
- Гигиенические требования к планировке освещению отоплению вентиляции жилых и общественных зданий
- Оригинальный выключатель света своими руками
- Шина заземления itk медная 19 483х25мм 12 подключений er 12
- Как отремонтировать прищепку для светильника своими руками
- Розетка телефонная rj11 valena 1 выход слоновая кость монтаж на захватах 774338 legrand

