Горчичные ванны для рук
Обновлено: 04.07.2024
Укрепление тонких ослабленных волос
Тонкие и ослабленные волосы – это распространенная проблема, но только в некоторых случаях ее можно объяснить генетикой и природными особенностями. Часто виноваты ошибки в уходе и другие факторы, на которые можно повлиять. Эксперты «Чистая Линия» расскажут о причинах плохого состояния волос, эффективном укреплении тонких и ослабленных локонов в домашних условиях.
Причины истончения волос на голове
Ослабленные волосы могут выглядеть тусклыми и поврежденными, им часто не хватает здорового блеска, плотности по длине и прикорневого объема. Среди основных причин такого состояния называют:
Холод
Если вы не любите носить головные уборы в зимний период – это может отразиться на состоянии волос. Холод провоцирует спазм мелких сосудов на коже головы, нарушает питание волосяных луковиц. В результате волосы становятся более тонкими и ломкими.
Гормональный дисбаланс
После родов или во время менопаузы гормональный фон становится нестабильным, а изменения внутри организма могут отражаться на состоянии волос.
Недостаток железа
Дефицит такого элемента делает волосы более тонкими, повышает ломкость ногтей, снижает аппетит и провоцирует сонливость. Если убрать недостаток железа, волосы постепенно вернутся в прежнее состояние.
Стресс
Сильные негативные эмоции и состояние беспокойства могут повышать выпадение волос, делать их ослабленными и более тонкими. Как правило, такие изменения заметны не сразу, а через 2-5 месяцев после стрессовой ситуации.
Агрессивные процедуры
Химическая завивка, окрашивание или осветление ухудшают состояние волос, делают их более уязвимыми. Именно поэтому нужно выбирать опытного парикмахера, использовать качественные материалы во время процедуры и специальный уход после.
Медикаменты
Некоторые препараты от сердечно-сосудистых заболеваний и оральные контрацептивы провоцируют выпадение волос, делают их тонкими.
Кожные заболевания
Себорея или дерматит на коже головы могут влиять на волосяные луковицы, в результате волосы теряют объем и жизненную силу, выглядят ослабленными.
Неправильный уход
Пренебрежение бальзамом-ополаскивателем в ежедневном уходе за волосами приводит к тому, что чешуйки волос «цепляются» при расчесывании и укладке. Волосы повреждаются и становятся тонкими.

Шампуни для тонких волос
Ослабленные локоны требуют регулярного и комплексного ухода. Качественный шампунь должен бережно очищать от пыли, остатков укладочных средств и себума. А ухаживающие компоненты в составе – увлажнять, питать и способствовать восстановлению. Во время мытья не стоит использовать горячую воду: она пересушивает пряди, ухудшает состояние кожи головы и волос по длине.

Шампунь для тонких и ослабленных волос Чистая Линия с натуральным экстрактом пшеницы и льняным отваром активно увлажняет и обеспечивает питание кожи головы, качественно очищает от различных загрязнений. Растительные компоненты в составе дарят восстанавливающий эффект, укрепляют каждый волосок и обеспечивают заметный объем у корней без утяжеления.
Бальзамы для повышения густоты
Вопреки мнению, что бальзамы утяжеляют волосы, не стоит пренебрегать использованием бальзама для тонких и очень ослабленных волос. Специальные бальзамы необходимы для укрепления, увлажнения и питания. Они содержат ухаживающие компоненты в составе, которые способствуют процессам восстановления и улучшают внешний вид, препятствуют появлению сухости и ломкости по длине, делают локоны более плотными и блестящими. Регулярное использование бальзама помогает предотвратить истончение волос. Чтобы защитить локоны от негативных факторов и сохранить объем, наносите средство на длину волос, отступая примерно 4-5 см от корней.

Бальзам для тонких и ослабленных волос Чистая Линия специально создан для активного ухода в домашних условиях. Натуральные ингредиенты в составе питают волосы по длине, поддерживают объем без эффекта утяжеления. Специальный бальзам Чистая Линия делает ослабленные пряди более крепкими и дарит здоровый блеск.
Правила ухода
Комплексный уход позволит улучшить состояние тонких волос, сделает их более плотными и здоровыми. Эксперты «Чистая Линия» советуют придерживаться нескольких простых правил:
1. Регулярно делайте легкий массаж головы. Кожу в прикорневой зоне можно массировать кончиками пальцев или специальной щеткой. Такая процедура не требует много времени, значительно улучшает локальное кровообращение и способствует питанию волосяных луковиц.
2. Всегда просушивайте волосы после мытья и не ложитесь спать с мокрой головой. Тонкие волосы склонны к запутыванию: чтобы не травмировать их – важно просушить и расчесать пряди перед сном (на длинных волосах можно заплести легкую косу).
3. Правильно очищайте кожу головы. Естественный себум значительно утяжеляет тонкие волосы у корней. Чтобы этого не происходило, подбирайте шампуни с натуральными компонентами в составе, которые хорошо промывают корни волос и нормализуют жирность кожи головы.
4. Будьте осторожны с полотенцем. Не стоит плотно закручивать полотенце на голове после каждого мытья: оно давит на корни и может повышать ломкость. После процедуры очищения слегка промокните волосы полотенцем, а затем просушите их феном либо естественным образом.
5. Добавляйте объем у корней во время сушки. Если у вас длинные локоны, стоит наклонять голову вниз и в таком положении сушить их феном. Это добавляет необходимый объем у корней даже без использования специальных средств для укладки.
Тонкие и ослабленные волосы требуют особой заботы. Благодаря простым правилам и эффективным ухаживающим средствам вы сможете улучшить их состояние в домашних условиях. Правильный уход сделает волосы более крепкими и плотными, подарит блеск и необходимый объем у корней, обеспечит увлажнение, питание и восстановление по длине.
Горчичная ванна для детей и взрослых
Отдельное место в лечении простудных заболеваний занимают отвлекающие процедуры, в том числе горчичные ванны. Подобный способ пользуется популярностью еще со времен наших бабушек, но следует отметить, ванны с горчичным порошком должны использоваться в качестве вспомогательного метода лечения. Кроме того, нужно знать о правилах их применения.
Содержание СвернутьМеханизм действия

Горчичная ванна относится к физиотерапевтическому способу терапии и может быть общей, а также местной. Эфирное масло, содержащееся в семенах, обеспечивает раздражающее действие кожных рецепторов. Вследствие этого усиливается кровоток, повышается теплообмен. Кожа краснеет в результате расширения капилляров, это приводит к облегчению дыхания и лучшему отхождению мокроты. На рефлекторном уровне происходит повышение обмена веществ, снижается спазм гладкой мускулатуры, выравнивается сердечный ритм.
Следует знать, что в результате применения подобного метода может снизиться артериальное давление. Контролируйте его показатели в начале и в конце процедуры.
Простота приготовления лечебной ванной позволяет использовать ее самостоятельно в домашних условиях.
В каких случаях используют?
Чаще всего свойства горчицы используют для лечения простудных заболеваний у детей и взрослых. Горячие ванны эффективно борются с кашлем, насморком и показаны при различных патологических состояниях верхних и нижних дыхательных путей. В частности, при тяжелом отхождении мокроты из бронхов или легких. Кроме того, порошок используется с целью похудения.
Растворяясь в воде, эфирные масла попадают в воздух, при этом их вдыхание положительно влияет на нервную систему. Поэтому еще одним показанием для подобного метода являются неврологические патологии. Его назначают в терапии радикулита, активные вещества успешно устраняют усталость и боль в ногах.
Нетрадиционное лечение простуды противопоказано в случае наличия одного из следующих заболеваний:
- кожной патологии (нейродерматит, пиодермия, экзема);
- злокачественных новообразований;
- активной формы туберкулеза;
- аллергии на компоненты горчицы;
- при легочном кровотечении.
Прохождение процедуры при менструации может вызвать увеличение объема выделений и связанное с эти ухудшение самочувствия.

Ванны являются отличным профилактическим средством при переохлаждении. Однако, перед их применением необходима консультация специалиста. Обязательным правилом для проведения процедуры является отсутствие лихорадки.
Местные ванны для рук или ног противопоказаны при варикозном расширении вен, гипертонической болезни, патологиях крови, хронических процессах в органах малого таза и при беременности. На поверхности кожи должны отсутствовать любого рода раны и порезы, чтобы избежать раздражения или ожога.
В первый раз внимательно следите за своими ощущениями, допустимой реакцией на горчичный порошок является легкое пощипывание и покраснение кожи. Однако, при кашле, чихании, слезотечении и других симптомах аллергии нужно немедленно прекратить терапию.
Правила приготовления
О связи промокших ног и появления симптомов воспаления знают все. Вот почему ножные ванны так эффективны при первых признаках переохлаждения: першения в горле, недомогания, ломоты в мышцах. Для лечения простуды ножную ванну готовят следующим образом:
При отсутствии аллергической реакции к горчице можно добавить несколько капель эфирного масла эвкалипта, мяты перечной. Для достижения терапевтического эффекта при простуде процедуру повторяют три дня подряд.
Сделать процедуру более приятной можно с помощью выпитой во время нее чашечки чая или морса.

Ускоряют выздоровление общие ванны с порошком горчицы. На один такой сеанс понадобится 100-200 г порошка на 200 л воды. Перед его добавлением предварительно горчицу растворяют в отдельной емкости. Процедура осуществляется сидя с согнутыми или полусогнутыми ногами. Время терапии составляет не более 5 минут. Затем следует принять горячий душ и лечь в постель на 2-3 часа. Ни в коем случае после ванной не выходите сразу на улицу. Лечиться подобным способом можно не чаще четырех раз в неделю. На полный курс понадобится 10-12 процедур.
Чтоб не нанести вреда здоровью, перед приемом общей ванны необходимо намазать наружные половые органы вазелином. Снизить попадание ароматических веществ в дыхательные пути можно, накрыв полотенцем лицо. Эффективнее будет проведение тепловой процедуры перед сном.
Горчичные ванны детям готовятся аналогичным образом, нужно тщательно следить за самочувствием ребенка. Но в борьбе с вирусным заболеванием этот метод должен быть вспомогательным, а не основным. Не забывайте о теплом и обильном питье, приеме лекарственных средств, назначенных врачом. Если ребенок жалуется на заложенность носа или першение в горле, попарить ноги лишним не будет. Помните, что воспользоваться таким способом можно только, если ребенку уже исполнилось пять лет.
Чтобы процедура была комфортнее, в это время можно почитать вместе с ним книгу или посмотреть мультфильм. Несомненным преимуществом метода является отсутствие системного воздействия на организм, в отличие от внутреннего приема медикаментов. Риск возникновения побочных эффектов при этом минимален.
Горчичная ванна для похудения
Для одной процедуры понадобится 100 г сухого порошка. После размешивания и получения однородной консистенции смесь вливают в ванну с водой. Температура приема составляет от 38 до 39°С. Важно! За один час до процедуры нельзя есть и пить.
Ванна наполняется до уровня поясницы и принимать ее нужно сидя в течение 5-10 минут. Если чувствуете учащение сердцебиения, тошноту, процедуру нужно прекратить. После ванны будет наблюдаться интенсивное потоотделение, для усиления эффекта нужно лечь под одеяло на полчаса.
Горчичная ванна для рук
Необходимые для процедуры пропорции: 5-10 г сухой горчицы на ведро воды. Руки погружают в воду до уровня предплечья. После сеанса кожу рук следует ополоснуть водой и не выходить на улицу в течение нескольких часов.
Итак, чем полезны ванны с сухой горчицей при простуде? В первую очередь, на фоне их приема снижаются проявления воспаления. В результате уменьшения отека тканей ускоряется ток крови по сосудам, улучшается общее самочувствие. Во-вторых, вместе с током крови по организму разносятся лейкоциты и лимфоциты. Чем быстрее ток крови, тем скорее иммунные клетки достигнут места воспаления.

Современная медицина все реже обращается к отвлекающим процедурам для лечения простудных заболеваний, одной из которых является прием ванн с горчицей. Но при нормальной переносимости порошка его можно использовать без вреда для здоровья. На что стоит обратить внимание, так это не делать ванны слишком горячими. Лечебное действие вещества в таком случае уменьшается, оно теряет часть своих свойств. Главное, при этом не спровоцировать повышенную нагрузку на сердечную мышцу, обращая внимание на температурные показатели.
Водолечение
Водолечение (гидротерапия) применяется для лечения и профилактики простудных заболеваний и обострений хронических воспалительных процессов, а также для закаливания организма. Противопоказаниями к водолечению являются выраженный атеросклероз, гипертоническая болезнь III стадии, инфекционные заболевания, активные фазы туберкулеза, новообразования, кровоточивость, заболевания крови и кроветворных органов.
Какие процедуры применяют для водолечения?
Водолечение проводят обычно курсом от 12 до 30 процедур, ежедневно или через день (в зависимости от индивидуальной переносимости). В водолечебные процедуры входят ванны, душ, кишечные промывания, купание, обливание, обмывание, обтирание, укутывание.
Какие разновидности лечебных ванн применяются в клинической практике?
Ванны могут быть общими и местными. Среди местных различают полуванны (нижняя часть тела до пояса), сидячие ванны (таз, нижняя часть живота и верхняя часть бедер без погружения ног), ножные ванны (от стоп до колен в зависимости от назначения).
По температуре воды ванны делят на холодные (до 20°С), прохладные (до 30°С), индифферентные (34-36°С), теплые (до 38°С), горячие (выше 39°С). Продолжительность принятия ванны обычно 15-30 минут.
Каковы особенности воздействия ванн на организм больного в зависимости от их температуры?
Непродолжительные холодные ванны оказывают общетонизирующее действие, повышают обмен веществ, стимулируют функции нервной и сердечно-сосудистой систем. Теплые ванны обладают успокаивающим действием, нормализуя повышенную активность указанных систем организма. Горячие ванны усиливают потоотделение и повышают обмен веществ.
Каковы общие правила проведения процедуры принятия больным лечебной ванны?
В ванном помещении температура воздуха должна быть не ниже 25°С и не должно быть сквозняков. Ванну предварительно тщательно моют. Больного усаживают в ванну так, чтобы он опирался на ее спинку, а под ноги при необходимости кладут опорный щиток. При приеме любой ванны больного нельзя во время процедуры оставлять одного, надо следить за его общим состоянием, цветом кожи (бледность, резкое покраснение), пульсом.
В каких случаях используется простая гигиеническая ванна?
Гигиеническая ванна из пресной воды является одним из способов санитарной обработки. Температура воды 36-38°С, продолжительность процедуры 20-30 минут.
Детям до 6 месяцев гигиенические ванны проводят ежедневно.
Как проводятся общие ванны с постепенно повышаемой температурой?
Ванны общие с постепенно повышаемой температурой являются сильнодействующим раздражителем для системы кровообращения и дыхания. Во время процедуры заметно учащаются пульс и дыхание. Ванну принимают не раньше чем через час после еды. Медицинская сестра постоянно следит за состоянием больного, повышая температуру воды с 37 до 40-42°С.
Продолжительность процедуры не более 20 минут (у детей 5-7 минут).
Во избежание перегрева на голову пациента кладут платок, смоченный холодной водой. После ванны больного насухо вытирают, укладывают в согретую постель (на кушетку), тепло укутывают.
У детей общие горячие ванны используют обычно при острых респираторных заболеваниях, начинающемся синдроме крупа.
В каких случаях применяются и как делаются ванны с растиранием?
Ванны с растиранием применяют часто после тепловых водных процедур. Ванну наполняют до половины водой температуры 34-35°С. Спину сидящего в ванне поливают водой из ковша и одновременно растирают мягкой щеткой, губкой. Затем последовательно по той же методике растирают другие части тела (грудь, живот, конечности). Процедуру повторяют, постепенно снижая температуру воды в ванне. Длительность процедуры 10-15 минут. После ее окончания растирают кожу махровым полотенцем, укладывают больного в постель, тепло укрывают. Курс лечения состоит из нескольких процедур.
Что представляют собой жемчужные ванны?
Жемчужные ванны получили свое название оттого, что пузырьки воздуха, нагнетаемого под давлением в воду, напоминают жемчужины. Температура воды 35- 37°С, продолжительность процедуры 10-20 минут, периодичность - через день. На курс лечения обычно назначают до 15 ванн.
Как готовят горчичные ванны?
В каких случаях применяют и как готовят скипидарные ванны?
Скипидарные ванны применяют при периферических невритах, заболеваниях суставов, пневмониях. Предварительно готовят скипидарную эмульсию. Для этого салициловую кислоту (0,75 г) и размельченное детское мыло (10 г) заливают 0,5 л кипящей воды, тщательно перемешивают, остужают до 40-50°С и добавляют 500 г скипидара. На первую ванну берут 15-20 мл скипидарной эмульсии, в дальнейшем постепенно доводят ее количество до 60-80 мл. Температура воды 36-37°С; экспозиция 10-15 минут, периодичность - через день, на курс лечения 10-15 ванн.
В каких случаях применяют и как готовят шалфейные ванны?
Шалфейные ванны назначают при невритах, травмах опорно-двигательного аппарата, хронических аднекситах. Используют жидкий или сгущенный конденсат мускатного шалфея из расчета соответственно 4-5 л или 200 г на 100 л воды.
Тщательно размешивают воду (35-37°С) в ванне. Продолжительность процедуры 12-16 минут, курс лечения 15-20 ванн.
Как готовят хлоридно-натриевые ванны?
Хлоридно-натриевые ванны приготовляют путем растворения в горячей воде поваренной соли (натрия хлорид) из расчета 2,5 кг соли на 100 л воды. Воду охлаждают до 35-36 °С. Ванну принимают через день по 10-15 минут. На курс лечения до 15 процедур.
Каковы особенности использования хлоридно-натриевых ванн у детей?
У детей хлоридно-натриевые ванны готовят из расчета 100-150 г натрия хлорида на ведро пресной воды (10 л). Детям до 1 года первую ванну готовят с водой температуры 36-36,5 °С, а затем через каждые 3-4 дня понемногу снижают температуру, доводя до 35° С. Продолжительность первой ванны 3 минут. Затем через каждые 2-3 процедуры их длительность увеличивается на 1 минуту, доходя до 10-15 минут (в зависимости от возраста ребенка). На курс лечения 15-20 ванн через 1-2 дня. После соляной ванны детей обливают водой более низкой температуры (на 1 °С), насухо вытирают, укладывают в постель и тепло укрывают. Иногда в хлоридно-натриевую ванну добавляют хвойный экстракт.
Как готовят йодо-бромные ванны?
Растворяют 100 г натрия иодида и 250 г калия бромида в 1 л воды (хранят раствор в темной бутыли в защищенном от света месте). В горячей воде растворяют 2 кг натрия хлорида, добавляют 100 мл раствора брома и йода, выливают их в ванну и обычной водой доводят ее до нужного объема и температуры (35-36°С). Продолжительность процедуры 10-15 минут, периодичность - через день, курс лечения 12-15 ванн.
Каковы особенности приготовления сероводородных ванн?
Их приготовление требует определенной техники безопасности и инструктажа, так как используются техническая хлористоводородная кислота и сульфид натрия. Температура воды 36-37 °С, продолжительность 10-15 минут. На курс 12-15 ванн (назначают обычно через день или через 2 дня).
Что представляют собой радоновые ванны?
Радоновые ванны требуют для своего приготовления соблюдения техники безопасности и инструктажа. Приготовляют ванны из раствора радона (газ), полученного при распаде радия. Продолжительность процедуры 10-15 минут через день при температуре воды 35-37 °С. На курс лечения 12-15 ванн.
Как готовят кислородные ванны?
Кислородные ванны приготавливают непосредственно перед процедурой. В ванну объемом 200 л высыпают 100 г натрия гидрокарбоната, наливают 50 мл 5 % раствора сульфата меди (медный купорос) и 200 мл технического пергидроля. Воду тщательно перемешивают, через 10 минут происходит максимальное выделение кислородных пузырьков, и больного помещают в ванну. Температура воды 35-37 °С, длительность процедуры 10-15 минут, на курс лечения 15-20 ванн ежедневно или через день.
Как готовят хвойные ванны?
20-30 мл хвойного экстракта, или 10-20 г порошка разводят в 100 л воды в ванне. Продолжительность процедуры 7-10 минут при температуре воды 36-37°С На курс лечения 15-20 процедур через день.
В каких случаях применяют и как готовят ванны с перманганатом калия?
Ванны с перманганатом калия обычно применяют у детей при заболеваниях кожи и опрелостях. В ванну добавляют 5 % раствор калия перманганата до бледно-розовой окраски воды (или 2-3 кристалла на ведро воды). Температура воды 37-38 °С, продолжительность 5-10 минут, на курс лечения 6-10 ванн через день.
Как готовят крахмальные ванны?
Крахмальные ванны оказывают подсушивающее и противозудное действие. Картофельный крахмал разводят в холодной воде (100 г на 10 л) и добавляют в ванну. Температура воды в ванне 37-38 °С, продолжительность 7-10 минут (у детей) ежедневно или через день. На курс лечения 10-15 ванн.
Какие ванны чаще всего используют в виде местных?
Из местных ванн чаще других используют сидячие ванны с перманганатом калия, горячие ножные горчичные ванны 100-200 г горчицы на ведро воды, температура воды 39-40 °С, экспозиция до 10-15 минут, сидячие крахмальные ванны.
Как делаются ножные контрастные ванночки у детей?
В качестве эффективного средства закаливания используют (особенно у детей) ножные ванночки контрастной температуры. При этом поочередно опускают ноги на 5-10 секунд в таз с водой 37,5-38,5 °С и таз с водой 34-35,5 °С. Каждую неделю снижают постепенно на 1-2 °С температуру холодной воды, доводя ее до 17-18 °С. Продолжительность пребывания ног в тазах увеличивают до 15-20 секунд.
Как действует горячий и холодный душ?
Кратковременный холодный и горячий душ обладает тонизирующими и освежающими свойствами, продолжительный - понижает возбудимость чувствительных и двигательных нервов, повышает обмен веществ. Теплый душ оказывает седативное действие. Детям с 2 лет разрешается принимать душ в качестве закаливающей процедуры.
Как проводят дождевой игольчатый душ?
Дождевой игольчатый душ проводят теплой, прохладной и холодной водой от 1 до 5 минут ежедневно. Давление 1-2 атм.
Как проводят веерный душ?
Душ веерный проводят струей воды направляемой на тело веером под давлением 1,5-3 атм. Температура воды 25-35 °С.
Как проводят Шарко?
Душ Шарко начинают с веерного душа на расстоянии 3-3,5 м при давлении воды 3 атм. Затем компактной струей проводят по ногам, пояснице, спине, боковым и передним отделам грудной клетки и рукам. На живот подают веерную струю. Продолжительность от 1 до 5 минут, температура воды от 35 °С до 20-15 °С (в конце курса). На курс лечения 15-25 процедур.
Как проводят циркулярный душ?
Применяют специальную установку кольцевых и вертикальных труб с мелкими отверстиями для водяных струй. Температура воды 35-25 °С, давление 1-1,5 атм. На курс лечения 15-20 процедур.
Как проводят восходящий душ?
Для восходящего душа имеется специальная установка в виде стула с вырезом в сиденье, куда снизу поступает струя воды, распыляемая сетчатой насадкой. В зависимости от показаний на промежность направляют теплую или холодную воду. Длительность процедуры 2-5 минут ежедневно, на курс лечения до 20 процедур.
В каких случаях больным применяют влажные укутывания?
У лихорадящих больных укутывание способствует снижению температуры.
Как проводятся влажные укутывания?
Раздетого больного укутывают во влажную холодную отжатую простыню на 10-20 минут. Сверху простыни на это время больного обертывают клеенкой (пленкой) и одеялом. При более длительном укутывании развивается потогонный эффект.
Десять главных «нельзя» при варикозе
Варикозное расширение вен – патология, требующая постоянного наблюдения и следования медицинским рекомендациям. Симптомы заболевания (увеличение просвета сосудов, истончение их стенок, застойные явления) будут прогрессировать, если не исключить все провоцирующие факторы.
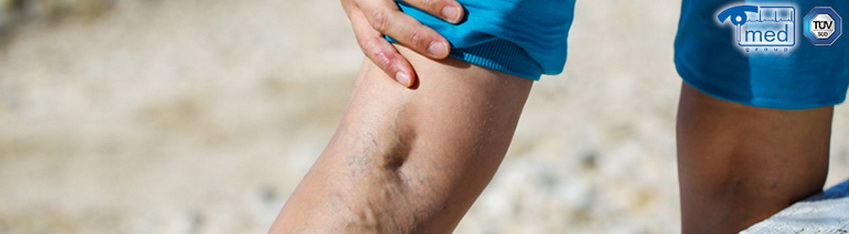
Что нельзя при варикозе – один из главных вопросов, который интересует пациента. Несоблюдение основных ограничений способно привести к снижению эффективности терапии.
Десять главных «нельзя» при варикозе
1. Нельзя надеяться на мази и таблетки. Чудо-мазей и волшебных таблеток от варикоза не существует. Есть препараты, облегчающие кровоток, есть вещества, которые укрепляют сосудистую стенку, но все это – средства временного воздействия, которые можно применять в дополнение к основному лечению. Они облегчают состояние: с помощью препаратов можно снять отек, болевые ощущения, но не нормализовать состояние вен.
2. Нельзя заниматься самолечением. Варикоз – это не та патология, которую можно вылечить самостоятельно или которая исчезнет сама по себе. Проблема не «рассосется», поэтому, если у вас есть признаки варикоза, нужно обратиться к врачу
3. Нельзя самим лечиться пиявками. Существует устойчивое мнение, что варикоз поддается лечению пиявками. Не рекомендуем вам пробовать это метод. По крайней мере, посоветуйтесь со специалистом, в данном случае флебологом. Да, пиявки выделяют вещества, которые снижают свертываемость крови. Это облегчает кровоток, но на варикоз никак не влияет. Секрет пиявки не укрепляет венозную стенку и не приводит к нормализации состояния сосудов.
4. Компрессионный трикотаж нельзя носить время от времени. Основное требование к пациенту при варикозе – носить компрессионный трикотаж. Он помогает нормализовать кровообращение, а если вы прошли лечение (например, склеротерапию), то компрессионный трикотаж помогает лучше восстановиться. Носить чулки или колготки надо именно в том режиме, который рекомендовал врач: если вы будете делать это время от времени, то лечебный эффект сойдет на нет. Конечно, надевать трикотаж сложно, а в теплое время года ходить в нем некомфортно, но все эти моменты можно оговорить с флебологом и найти наиболее удобный вариант.
5. Если вам рекомендована операция, нельзя ее откладывать Врачи отмечают, что варикоз никогда не проходит сам по себе, а со временем состояние вен только ухудшается. Именно поэтому, если флеболог рекомендовал вам сделать операцию сейчас, не стоит ее откладывать.
6. Массаж при варикозе не улучшает состояние, более того, массаж при варикозе не показан и может оказать негативное действие на ноги. Особенно массаж, который делается с силой, растирания, сдавливание ног. И хотя многие пациенты отмечают, что после массажа они чувствуют облегчение, оно может быть связано с тем, что после процедуры уменьшаются отеки. А вот в более дальней перспективе массаж может негативно сказаться на здоровье вен. Особенно если это специфические виды массажа, такие как медовый, баночный, вакуумный, антицеллюлитный.
7. И в баню ходить тоже не рекомендуется. Да, при варикозе показан контрастный душ – перепад температур «тренирует» сосудистую стенку. Однако контраст температур, который обычно бывает в бане, слишком велик и может плохо повлиять на вены. Поэтому если у вас стоит диагноз «варикоз», про парную лучше забыть. Или отложить до того времени, когда вы решите проблемы с венами. Диагноз «варикоз» не означает, что здоровая жизнь закончилась. Это хроническое заболевание, которое, тем не менее, хорошо изучено. Серьезные операции по удалению вен, которые выполнялись еще несколько десятков лет назад, остались в прошлом: сегодня на первое место выходят малоинвазивные вмешательства, щадящее воздействие на вены. А дальше – соблюдайте меры профилактики.
8. Какие продукты нельзя употреблять при варикозе:
9. Не все физические упражнения показаны при поражении венозного русла. Чтобы понять, каким видом спорта нельзя и даже опасно заниматься при варикозе, следует обратить внимание на наличие силовых или ударных нагрузок в нем.
Среди запрещенных:
- тяжелая атлетика;
- бег — спринтерский, марафонский;
- футбол, волейбол — разрешаются при начальной стадии, но при условии бинтования нижних конечностей.
Подъем грузов с крупным весом в положении стоя противопоказан не только при варикозе нижних конечностей, но и поражении вен прямой кишки. Силовые упражнения способны привести к выпадению, а затем ущемлению геморроидальных узлов. В таких случая может понадобиться экстренная хирургическая помощь.
Какие упражнения нельзя делать при варикозе ног:
- приседания;
- прыжки (особенно на скакалке);
- занятия с платформой (степ-аэробика).
10. Нельзя принимать гормональные препараты без назначения врача
В основном это касается женщин, использующих оральные контрацептивы. Некоторые средства для предупреждения беременности являются гормональными. Их употребление приводит к сгущению крови и, следовательно, создает дополнительный риск тромбоза. Принимать противозачаточные гормональные препараты следует только после предварительного согласования с врачом.
Артроз мелких суставов: как избавиться от боли в руках и стопах
Артроз начинается с нарушения кровообращения в подхрящевом слое надкостницы. Из-за этого ухудшается питание хряща, он теряет эластичность, становится тоньше, на нем появляются трещины. Уменьшается количество синовиальной жидкости, из-за сильного трения суставы воспаляются.
Прогрессирующий артроз очень опасен. Если вовремя не начать лечение артроза кисти руки или стопы, суставы начинают принимать неестественные уродливые формы и могут потерять подвижность.
Болезнь часто возникает у женщин во время менопаузы. В женском организме меняется гормональный фон, вырабатывается меньше эстрогенов. Из-за этого организм теряет много влаги, что делает хрящи и суставы более ломкими.
В зависимости от локализации артроз бывает двух типов:
- суставов кистей и пальцев рук.
- мелких суставов стопы, большого пальца.
Артроз суставов кистей и пальцев рук
Артроз кистей рук часто встречается среди машинисток, пианистов, программистов, секретарей. Болезнь поражает межфаланговые суставы. При артрозе пальцев рук суставные ткани высыхают и растрескиваются. В суставах кистей рук часто появляются подкожные мелкие узелки. Обычно они уже не исчезают.
При прогрессировании болезни костная ткань уплотняется, на ней появляются выросты. Они вызывают сильную боль при движении пальцами. В запущенных случаях человек теряет способность двигать кистью и пальцами.
Симптомы болезни: хруст в суставах при движении пальцами, боль в пальцах после нагрузки, уплотнения на суставах пальцев, отёк околосуставных тканей.
Врачи «Мастерской Здоровья» проводят лечение артроза кисти руки безоперационными методами.
Артроз суставов стопы
Артрозу стопы подвержены балерины, танцоры, гимнасты, борцы, прыгуны. Болезнь поражает суставы пальцев ног. На мелких суставах стопы появляются костные наросты. Из-за них человеку больно двигать стопой. При прогрессировании болезни деформация суставов очень заметна, человек практически не может шевелить стопой.
Артроз большого пальца ноги — самый распространённый вид артроза стоп. При болезни в области сустава большого пальца формируется «косточка». Артроз большого пальца ноги возникает из-за ношения узкой обуви.
Симптомы артроза стопы: боли в стопе после физических нагрузок, хруст в суставах при движении, увеличение суставов в размере. Человек при ходьбе прихрамывает, опирается на внешний край стопы.
При лечении артроза стопы врачи «Мастерской Здоровья» используют лазеротерапию, магнитотерапию и другие методы.
Причины возникновения
Артроз бывает первичным и вторичным.
Первичный артроз появляется из-за проблем с хрящевой тканью сустава, а именно:
- генетических нарушений в составе хрящевой ткани сустава;
- гипермобильности суставов;
- дисплазии, плоскостопия, широкой стопы.
Вторичный артроз — результат повреждения суставов и других болезней. Среди его причин:
- травмы, микротравматизация суставов;
- острые и хронические артриты, синовиты;
- нарушение обмена веществ, недостаток кальция, фосфора и других минералов; , псориаз, ревматоидный артрит;
- сахарный диабет и другие болезни эндокринной системы.
Факторы риска
К факторам риска появления болезни относятся:
- наследственная предрасположенность;
- тяжелый физический труд, большая нагрузка на суставы пальцев;
- избыточный вес, чрезмерное употребление алкоголя;
- длительное ношение неудобной тесной обуви на высоком каблуке;
- малоподвижный образ жизни;
- переохлаждение стоп.
Если вы по работе часто нагружаете суставы пальцев рук и ног, или у вас есть родственники, которые болеют артрозом мелких суставов, стоит задуматься о профилактике. Мы расскажем о ней в конце статьи.
Симптомы
Среди признаков артроза мелких суставов стопы, пальцев и кистей рук:
- боли в кистях рук, стопах, они то утихают, то возникают снова;
- движения пальцами рук или ног причиняют боль;
- суставы припухают, сгибаются и разгибаются с «хрустом»;
- воспаляются ткани, окружающие сустав;
- меняется форма суставов — они утолщаются, появляются узелки Гебердена и Бушара;
- снижается чувствительность кончиков пальцев.
Стадии артроза мелких суставов
Различают три стадии заболевания.
- Первая стадия болезни сопровождается периодической болью в суставах пальцев рук или ног при активном движении или работе. Боль утихает после отдыха. Суставы могут начать хрустеть, возле них образуются припухлости.
- Вторая стадия артроза. Болезнь прогрессирует, боль усиливается и становится постоянной. Движения пальцами причиняют боль. В суставах образуются узелки Гебердена и Бушара. Их появление сопровождает жжение и боль. Через несколько месяцев покраснение и припухлость проходят, узелки становятся твёрдыми.
- Третья стадия артроза мелких суставов — самая серьезная. Пальцы рук и ног деформируются, ими практически невозможно двигать. Область вокруг больного сустава краснеет и отекает. Резкая боль в суставах ощущается не только при движении, но и в состоянии покоя. Человек ходит с трудом, подъём и спуск по лестнице становятся для него испытанием.
Отзывы о лечении
В декабре 2020 г. после травма позвоночника не могла передвигаться. По вызову из клиники Баратов В.В. приехал на дом с медсестрой. После осмотра поставил диагноз компрессионный перелом определенных позвонков и нашел дополнительные грыжи позвоночника. Назначил обследование и комплексное лечение, организовал привоз корсета, медсестра сделала блокаду и капельницу. В январе 2021 г. сделала МРТ позвоночника и диагноз полностью подтвердился. Это высокий профессионализм , что уже нечастое явление. Другие врачи утверждали что нельзя поставить диагноз без МРТ. Я очень благодарна Валерию Владимировичу за реальную помощь и желаю ему ЗДОРОВЬЯ !
Потапова Ольга Все отзывы пациентовДиагностика
Если вы заметили у себя симптомы артроза мелких суставов, не откладывайте визит к ортопеду. Болезнь на ранней стадии поддаётся излечению. На второй и третьей стадиях можно лишь замедлить её развитие.
Для диагностики артроза мелких суставов понадобится комплексное исследование. С его помощью врач установит причину болезни и назначит эффективное лечение. Первичный приём в клиниках «Мастерская Здоровья» в Санкт-Петербурге ведут неврологи и ортопеды. Они точно диагностируют артроз суставов рук и ног с помощью следующих методов:








Как мы лечим артроз мелких суставов
Врач первичного приёма назначает пациенту индивидуальный курс лечения с учетом причины артроза, состояния, возраста, пола и особенностей организма больного. Лечение артроза мелких суставов стопы, кистей и пальцев рук займёт максимум полтора месяца. Пациент проходит процедуры 2-3 раза в неделю. Боль в суставах пройдёт после первой недели лечения. Курс лечения составляется из следующих процедур:
Лечение артроза мелких суставов в наших клиниках в Санкт-Петербурге снимает боль и воспаление в суставах. У пациента улучшается кровообращение и питание хряща, приостанавливается разрушение хрящевой ткани и суставов. Наш доктор посоветует, что можно делать самостоятельно в целях профилактики болезни.
Профилактика
Врачи «Мастерской Здоровья» советуют, чтобы избежать проблем с суставами:
- больше ходить, заниматься бегом, плаваньем, аквааэробикой, кататься на лыжах;
- не переохлаждаться;
- следить за весом;
- избегать травм суставов;
- ходить в удобной обуви.
В питании рекомендуем придерживаться следующих принципов:
- есть больше авокадо, грейпфруктов, киви;
- ограничить потребление помидоров, бобовых;
- включить в рацион хрящи, желатин, чеснок;
- есть меньше жирного и жареного мяса, сахара, шоколада, кофе, печенья;
- отказаться от курения и алкоголя;
- пить не меньше двух литров воды в день.
Лечебный массаж
Для профилактики артроза кистей и пальцев рук делайте следующие упражнения:
- Потрите ладони друг о друга.
- Разотрите пальцы одной руки пальцами другой, вначале по направлению от основания до ногтя и в обратную сторону.
- Согните и разогните пальцы 10 раз, не сжимая в кулак.
- Плотно прижмите ладони и давите пальцами одной руки на пальцы другой.
- Разъедините ладони и продолжайте давить пальцами друг на друга.
Автор:

Крюков Александр Сергеевич,
главный врач "Мастерской Здоровья",
врач травматолог-ортопед
Дата публикации:
30.07.2018 г.
Дата обновления:
02.08.2021 г.
Меры самопомощи при мигрени
Как помочь себе при приступе мигрени, если больной не дома?
Если приступ начинается на работе, желательно отпроситься домой, не стоит ждать, что боль пройдет самостоятельно. Если отпроситься не получается, надо действовать быстро и грамотно, чем раньше применить меры против мигрени, тем больше возможности для предотвращения приступа.
- выпить горячий сладкий зеленый или черный чай с лимоном;
- если под рукой нет «своего» антимигренозного препарата, выпить любое препарат из группы нестероидных противовоспалительных (лучше в шипучей форме или в свечах), затем можно дополнительно принять препарат Антимигрен или Рапимиг; возможна другая схема – выпить но-шпу (можно 2 таблетки), через 15-20 минут выпить сладкий горячий кофе;
- не применять один и тот же препарат, если он не помог, и не применять на работе новое для вас лекарство (по рекомендации коллег);
- постараться меньше разговаривать и по возможности выйти на свежий воздух;
- сделать себе жесткий массаж висков и затылка;
- сделать массаж пальцев;
Как помочь себе при приступе мигрени в домашних условиях?
Одно из этих рекомендаций или сочетание нескольких может остановить приступ или существенно облегчить его:
- принять контрастный душ;
- воспользоваться разбавленными ароматическими маслами, запах которых не раздражает (например, мята перечная), хоть некоторым помогает вьетнамский бальзам «Звездочка» с резким запахом;
- поставить горчичник на затылок;
- применить горячую ножную ванну;
- опустить руки в емкость с холодной водой (можно добавить кусочки льда);
- принять горячую общую ванну;
- выпить чашку горячего сладкого чая;
- сделать массаж шеи и волосистой части головы, надавливающими движениями массируйте голову от висков к затылку, от затылка к макушке;
- уйти в тихую комнату и лечь горизонтально;
- не включать свет (если день – задернуть шторы);
- постараться заснуть;
- если вышеперечисленные методы не помогают, то надо выпить анальгетик, желательно в «шипучей» форме; если приступ обычно сопровождается тошнотой и рвотой, то следует принять противорвотное средство за 20 минут до приема анальгетика;
- использовать охлаждающие салфетки или контрастные компрессы на голову;
- если через 2 часа приступ не проходит, можно выпить комбинированный анальгетик или триптан;
- при усилении головной боли сделать инъекцию баралгина;
Когда стоит вызывать скорую помощь?
- нарушение речи и зрения сохраняются в течение всего приступа;
- появилась многократная рвота, частый жидкий стул;
- приступ длительный – более трех суток;
- выраженные нарушения зрения – вплоть до слепоты;
- дезориентация в пространстве, головокружение;
- присоединение лихорадки;
- возникновение пареза или паралича;
- увеличение частоты приступов в течение недели
Заключение
Не стоит недооценивать приступы мигрени. Это самостоятельное заболевание, которое отравляет жизнь многим людям. Во время приступа человек не может работать, не может выполнять домашние дела, не может общаться, не может есть и спать. После приступа ему необходимо время, чтобы восстановиться и прийти в себя - на него обрушивается слабость и вялость. При появлении приступов мигрени необходимо записаться к врачу, чтобы обследоваться и получить рекомендации и индивидуальную схему лечения. Надо завести дневник боли и свести к минимуму все провоцирующие факторы, надо научиться распознавать предвестники приступа, чтобы попытаться его избежать или облегчить боль. К мерам самопомощи относятся отвлекающие процедуры, прием проверенного лекарства и уединение в тихом, темном спокойном месте.
ДЛЯ СВЯЗИ С НАМИ
Чтобы получить полную информацию о видах лечения и профилактике заболеваний ортопедии, ревматологии или неврологии ,пожалуйста, обратитесь к нам:

Наш адрес - г. Москва, ул. Трифоновская 11
Читайте также:

